Лимфатическая система – это самостоятельная структурно-функциональная единица со своими собственными органами и сосудистой сетью. Очищающая организм от чужеродных агентов и токсических веществ, она нередко претерпевает патологические изменения, что, в свою очередь, приводит к развитию разнообразных осложнений, одним из которых является лимфатический отек ( , или лимфедема).
Расстройство лимфообразования и оттока лимфы по капиллярам вызывает лимфатический отек
Лимфатические отеки – это последствия расстройства процессов лимфообразования и оттока лимфы по капиллярам и лимфомагистралям от тканей конечностей и органов к лимфатическим коллекторам и грудному протоку.
В соответствии с информацией, предоставленной специалистами ВОЗ, лимфатические отеки наблюдаются у 10% населения земного шара.
Развитие лимфостаза сопровождается прогрессирующими отеками, уплотнением подкожной клетчатки, огрубением кожных покровов, гиперкератозом, появлением изъязвлений и трещин.
Коды болезни по МКБ-10 – 189.0, 189.1, 189.8, 197.2, Q82.0.
Причины развития заболевания
Причины появления лимфатических отеков могут быть различными. Расстройства обращения лимфы, ухудшение ее оттока встречаются при сердечной недостаточности, нарушении работы почек, гипопротеинемии.
Лимфостаз может развиться на фоне недостаточности вен хронического характера, являющейся следствием варикозной болезни в стадии декомпенсации, артериовенозных свищей, посттромбофлебитического синдрома. Указанные патологии сопровождаются накоплением большого объема тканевой жидкости и, соответственно, большей потребностью ее выведения. Для того, чтобы справиться с возросшими нагрузками, лимфатические сосуды расширяются, что по мере прогрессирования патологии приводит к снижению их тонуса, развитию клапанной и лимфовенозной недостаточности.
Привести к появлению лимфатических отеков могут и пороки развития лимфосистемы, непроходимость лимфатических сосудов, развившаяся на фоне их повреждения или же сдавливания опухолями или воспалительными инфильтратами. Облитерация одних сосудов в данном случае приводит к расширению и клапанной недостаточности других.
Ухудшение оттока лимфы встречается при сердечной недостаточности
Еще одной причиной развития лимфатических отеков может служить мастэктомия, производимая при раке молочной железы и сопровождающаяся удалением близрасположенных лимфатических узлов с целью снижения рисков метастазирования.
Кроме того, спровоцировать лимфостаз могут:
- рак предстательной железы;
- лимфома;
- удаление лимфатических узлов в области паха и бедер;
- облучение зон регионарного лимфооттока.
Изредка лимфатические отеки могут наблюдаться при:
В зависимости о причин, приведших к появлению отеков, лимфостаз подразделяется на первичный и вторичный.
В первом случае патология является следствием неправильного внутриутробного формирования путей, по которым отводится лимфа. Дефект проявляется поражением одной или обеих конечностей, появляется в детстве и прогрессирует в подростковом возрасте.
Во втором случае патология развивается на фоне травм или болезней изначально здоровой лимфатической системы. Отеки появляются, как правило, на одной конечности и обладают посттравматической или воспалительной природой.
В зависимости от области поражения различают:
- лимфатические отеки нижних (верхних) конечностей;
- отеки лица и шеи;
- отеки мошонки у мужчин.
Симптомы
Начальные стадии лимфостаза сопровождаются развитием лимфатических отеков, появляющихся вечером и исчезающих к утру после полноценного отдыха (они, как правило, увеличиваются после физической активности, продолжительного пребывания на ногах, ограничения подвижности на протяжении длительного времени).
Обращение к врачу-лимфологу при первом появлении лимфатических отеков и своевременное лечение способны привести к стойкому регрессу заболевания.
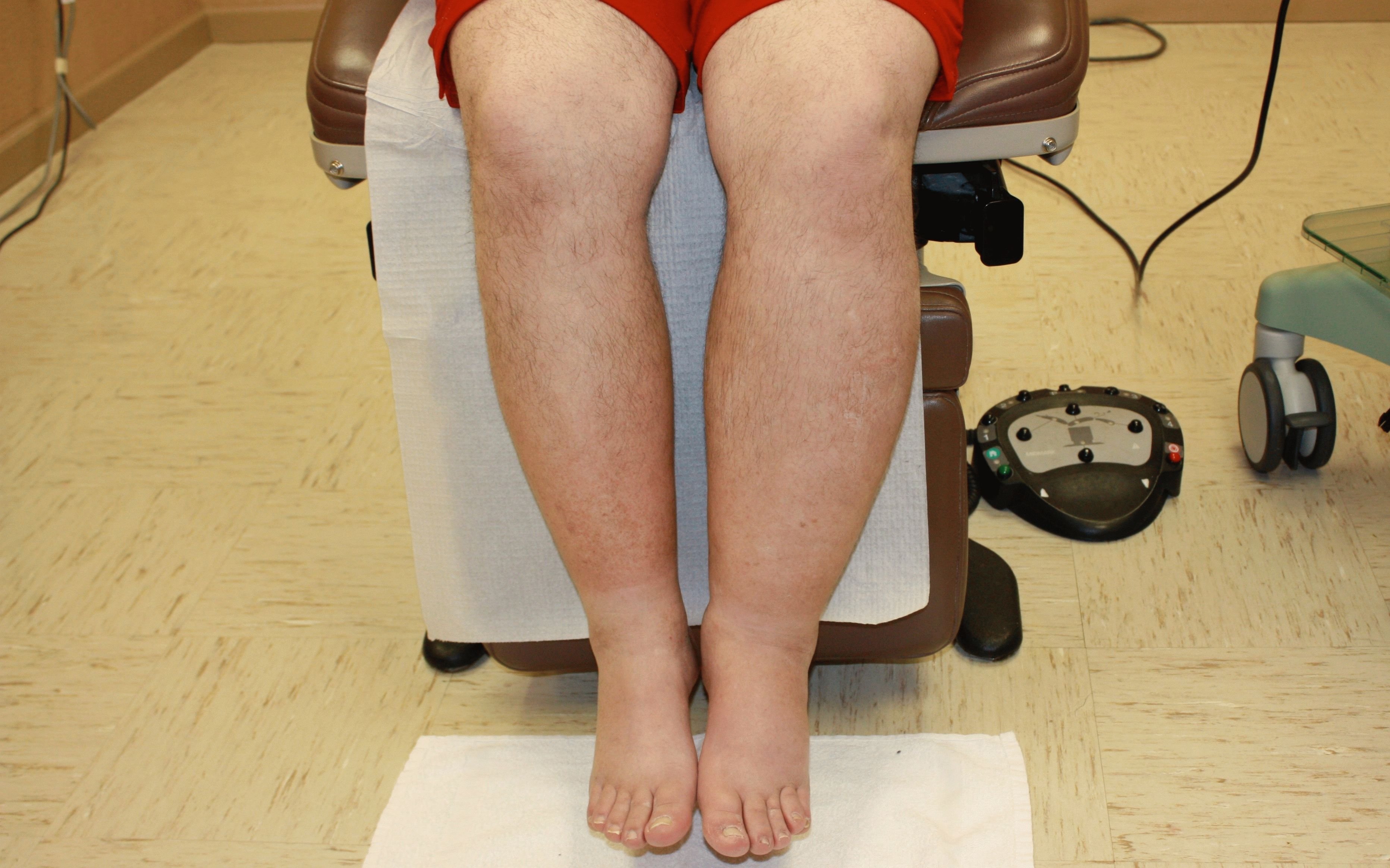
Лимфостаз средней тяжести сопровождается постоянной отечностью, ростом соединительных тканей, уплотнением и повышенным натяжением кожных покровов, болезненностью. Нажатие на отекшие ткани в этом случае оставляет после себя вмятину, не исчезающую на протяжении длительного времени. При поражении конечностей описанные изменения могут сопровождаться повышенной утомляемостью, судорогами.

Болезненность и повышение натяжения кожных покровов сигнализируют о лимфатическом отеке
Тяжелое течение лимфостаза сопровождается необратимыми изменениями оттока лимфы, кистозно-фиброзными изменениями организма, развитием слоновости (многократного увеличения объема конечности). Отеки становятся настолько выраженными, что пораженные области теряют привычные контуры и утрачивают способность к нормальному функционированию.
Кроме того, у больных могут наблюдаться:
- трофические язвы;
- деформирующий остеоартроз;
- контрактуры;
- экзема;
- рожа.
При особо тяжелом течении лимфостаза возможно развитие сепсиса, способного привести к летальному исходу.
Наличие лимфостаза повышает риск развития лимфосаркомы.
Лимфостаз у детей
Лимфостаз у детей развивается на фоне дефектов развития лимфатической системы. Отеки появляются на руках, ногах или на лице, а сама болезнь может сочетаться с дисплазией конечностей.
Патология дебютирует в подростковом возрасте при увеличении нагрузки на лимфосистему.
Людям с врожденным лимфостазом следует контролировать массу тела. Объясняется это тем, что ожирение способствует развитию болезни.
Диагностика лимфостаза производится комплексно и может включать в себя:
- ультразвуковое исследование органов, расположенных в малом тазу и брюшной полости при наличии отеков на ногах;
- рентгенографию грудной клетки при отечности на руках;
- лимфографию, лимфосцинтиграфию, компьютерную томографию, магнитно-резонансную томографию.

При лимфатических отеках проводят ультразвуковую допплерографию вен конечностей
Во время постановки диагноза исключают посттромбофлебитический синдром и тромбоз глубоких вен, сопровождающиеся односторонними отеками, варикозным расширением вен, гиперпигментацией, варикозной экземой. Для исключения указанных патологий проводят ультразвуковую допплерографию вен конечностей.
При подозрении на лимфатические отеки следует обратиться к флебологу или лимфологу для определения причин развития патологии.
Лечение
Лечение лимфатических отеков направлено прежде всего на восстановление оттока лимфы от пораженных областей. Больным могут быть рекомендованы:
- аппаратная пневмокомпрессия;
- ручной ;
- физиотерапевтические процедуры – лечение лазером, гидромассаж;
- лечебная физкультура;
- ношение трикотажа с компрессионными свойствами;
- диетотерапия;
- плавание;
- занятия скандинавской ходьбой.
Медикаментозная терапия может включать в себя:
- флеботоники, обладающие лимфотропным действием;
- иммуностимуляторы;
- энзимы;
- ангиопротекторы.
Трофические язвы и экземы лечатся средствами наружного применения. При присоединении грибковой инфекции назначаются противогрибковые препараты.
При неэффективности медикаментозной терапии, прогрессировании заболевания, наличии выраженного фиброза и деформирующих лимфатических мешков используется оперативное лечение. В этом случае больным могут быть рекомендованы:
- липосакция;
- создание лимфовенозных анастомозов;
- дерматофасциолипэктомия (удаление участков кожи вместе с подкожно-жировой клетчаткой).
При выраженной слоновости, исключающей возможность хирургического вмешательства, проводится туннелирование (создание специальных каналов) отекших участков с целью отведения лимфы в непораженные ткани.

Один из способов лечения – ручной лимфодренажный массаж
Лечение народными средствами
Лечение лимфатических отеков народными средствами используется в качестве дополнения к основной терапии и основывается на использовании растений, содержащих витамины С и Р, разжижающих лимфу.
Наиболее полезными в данном случае являются отвары шиповника, клюквы и смородиновых листьев, рябина, смородина, виноград, гранатовый и шиповниковый соки.
Кроме того, широко используются ванны из отвара череды, обладающие очищающим и оздоровляющим эффектом. Отвар для ванн приготавливается следующим образом. Шесть столовых ложек измельченной сушеной череды заливают двумя литрами кипятка, ставят на огонь, кипятят на протяжении пяти минут, остужают, процеживают через марлю. Добавляют готовый отвар в ванну с водой. Ванны принимают один-два раза в день до исчезновения отеков.
Существуют и другие народные рецепты для лечения лимфостаза.
Мед с чесноком
Двести пятьдесят граммов очищенного перемолотого чеснока смешивают с 350 граммами натурального меда, перекладывают в банку из стекла и помещают в холодильник на неделю. По истечении указанного времени средство перемешивают и употребляют по одной столовой ложке трижды в день за полчаса до приема пищи. Продолжительность лечения составляет шестьдесят дней.
Отвар листьев подорожника
Шесть столовых ложек сухих измельченных листьев подорожника заливают литром крутого кипятка, ставят на огонь, варят на протяжении минут, снимают и оставляют настаиваться на один час. Готовое средство процеживают через марлю и пьют по половине стакана дважды в день до употребления пищи.
Отвар корней одуванчика
Столовую ложку измельченных корней одуванчика заливают полулитром кипятка, ставят на огонь и отваривают на протяжении пяти минут. По истечении указанного времени отвар снимают, настаивают четверть часа и процеживают через марлю. Готовое средство употребляют по 100 миллилитров дважды в день. При желании настой можно использовать для компрессов (их ставят на пораженный участок тела, укутывают и оставляют на полчаса).
Шиповниковый настой
Сушеные плоды шиповника измельчают. Десять столовых ложек сырья заливают 1.5 литрами кипятка, накрывают крышкой и оставляют на два часа. По истечении указанного времени настой процеживают. Готовое средство пьют по 100 миллилитров шесть раз в день. Продолжительность лечения составляет два месяца.
Профилактика

Следите за состояние своей кожи, следите за питанием и своевременно обращайтесь за помощью к врачу
Профилактика лимфатических отеков включает в себя:
- уход за кожными покровами;
- своевременное лечение любых ран и недопущение их инфицирования;
- своевременное выявление и лечение почечных и сердечно-сосудистых заболеваний;
- ведение здорового образа жизни;
- контроль веса тела.
При обнаружении припухлостей на лице, конечностях или шее следует немедленно показаться врачу.
Прогноз
Своевременное лечение лимфатических отеков позволяет предупредить дальнейшее развитие заболевания и добиться устойчивой ремиссии. Лечиться в данном случае следует пожизненно.
Отказ от терапии способствует прогрессированию болезни, усилению отечности, ограничению подвижности при отеках конечностей, присоединению вторичной инфекции.
Методы лечения
Склеротерапия Эффективный метод, применяемый для лечения варикоза. Суть данного метода лечения заключается во введении лекарственного препарата в варикозные вены, который повреждает стенки вен и «склеивает» их
› Запишитесь на прием| Февраль 2019 | › | |||||
| Пн | Вт | Ср | Чт | Пт | Сб | Вс |
|---|---|---|---|---|---|---|
| 1 | 2 | 3 | ||||
| 4 | 5 | 6 | 7 | 8 | 9 | 10 |
| 11 | 12 | 13 | 14 | 15 | 16 | 17 |
| 18 | 19 | 20 | 21 | 22 | 23 | 24 |
| 25 | 26 | 27 | 28 | |||
| ‹ | Март 2019 | |||||
| Пн | Вт | Ср | Чт | Пт | Сб | Вс |
|---|---|---|---|---|---|---|
| 1 | 2 | 3 | ||||
| 4 | 5 | 6 | 7 | 8 | 9 | 10 |
| 11 | 12 | 13 | 14 | 15 | 16 | 17 |
| 18 | 19 | 20 | 21 | 22 | 23 | 24 |
| 25 | 26 | 27 | 28 | 29 | 30 | 31 |
Интересное по флебологии
Лечение лимфатических отеков
О лимфатических отеках
Лимфатические отеки на обеих ногах возникающие ближе к вечеру после трудового дня, и исчезающие к утру, являются довольно тревожным сигналом и одним из признаков варикоза. Следует отметить, что данный симптом обычно со временем лишь усугубляется и в конечном счете беспокоит больного в течение всего дня, сопровождаясь болью, тяжестью в ногах, зудом кожи и другими симптомами. Лимфатические отеки свидетельствуют о нарушении циркуляции лимфы, другими словами они характеризуют лимфостаз. Нарушение оттока лимфы от тканей опасно тем, что в данном случае не осуществляется нормальный ее дренаж, а значит и нарушается весь обмен в тканях.
Именно поэтому, при появлении лимфатических отеков на ногах мы настоятельно рекомендуем не ждать, пока данные симптомы приведут к развитию заболевания и его прогрессированию, а тут же обратиться за медицинской помощью, т.к. лимфатические отеки нуждаются в квалифицированном и специализированном лечении. Именно такое лечение лимфатических отеков могут предоставить лучшие врачи нашей современной клиники.
Причины лимфатических отеков
 Причины лимфатических отеков часто сопряжены
с наличием варикозной болезни. Т.е. те факторы которые способствуют развитию варикоза, являются и основополагающими для появления лимфатических отеков. Так, причинами появления лимфатических отеков могут стать:
Причины лимфатических отеков часто сопряжены
с наличием варикозной болезни. Т.е. те факторы которые способствуют развитию варикоза, являются и основополагающими для появления лимфатических отеков. Так, причинами появления лимфатических отеков могут стать:
- Чрезмерные нагрузки на нижние конечности, что часто бывает связанно с профессией пациента (например, врачи-хирурги, парикмахеры и т.д.);
- Недостаточная физическая активность и малоподвижный образ жизни;
- Лишний вес;
- Неправильное, несбалансированное питание и вредные привычки;
- Гормональные изменения, в том числе и беременность;
- Ношение тесной обуви.
Не стоит забывать, что одна из главных причин лимфатических отеков — наследственная предрасположенность. Именно этот фактор приводит к тому, что в наши дни варикоз и другие сосудистые заболевания выявляются уже у молодых людей, в возрасте до 30-35 лет.
Симптомы лимфатических отеков
Симптомы лимфатических отеков следующие : сначала больного начинает беспокоить некоторая отечность ног в области голеностопных суставов, которая исчезает после отдыха в горизонтальном положении (например, после сна), и не сопровождается болевым симптомом. Затем пациент начинает замечать, что отеки увеличиваются, распространяются вверх по голени, становятся более заметными и приносят дискомфорт и тяжесть в ногах, из-за чего появляется общая усталость и раздражительность. Такие отеки уже не исчезают после продолжительного отдыха и держаться постоянно.
Самая последняя стадия развития лимфатических отеков при варикозной болезни характеризуется сильной болью и тяжестью в ногах, изменением цвета кожи на ногах, которая становится синюшной и горячей на ощупь. Отеки при этом значимы в размерах и уже постоянны. При таком состоянии больному тяжело передвигаться, а нарушение микроциркуляции в тканях нижних конечностей приводит к тому, что на коже ног появляются воспалительные язвочки, которые практически не заживают. Симптомы лимфатических отеков в любом случае нуждаются в специализированном и правильном лечении.
Помните, не стоит запускать болезнь до тяжелых стадий, лечение всегда лучше начинать на ранних стадиях варикоза.
Лечение лимфатических отеков
Лечение лимфатических отеков должно быть направленно не только на нормализацию лимфооттока и устранение данного беспокоящего симптома, но и на нормализацию кровообращения в сосудах нижних конечностей, а также устранение первопричины, т.е. того фактора, который послужил началом для развития такого симптома, как отеки на ногах. В данном случае, говорится об устранении варикоза. Вылечив варикозно-расширенные вены, применив нижеописанные методики, удастся и ликвидировать лимфатические отеки. Это проверено и доказано нашими специалистами.
Отметим, что в нашей высокоспециализированной клинике лечение лимфатических отеков на ногах осуществляется лучшими, опытными и квалифицированными специалистами. Перед назначением самого лечения, наши врачи проводят некоторые диагностические процедуры, которые позволяют установить объем поражения сосудов варикозом, стадию болезни, степень лимфостаза. Также доктора определяют сопутствующие патологии или же осложнения, которые обязательно необходимо учитывать при выборе метода лечения. Лечение лимфатических отеков может осуществляться с помощью консервативных методик, миниинвазивных манипуляций, а также с помощью классических хирургических вмешательств.
Так наши врачи предлагают следующие методики лечения патологии вен и их симптомов:
- Склеротерапия (микросклеротерапия; эхосклеротерапия; Foam-form);
- Лазерная фотокоагуляция;
- Эндовазальная лазерная коагуляция;
- Миниинвазивные операции (кроссэктомия, короткий стриппинг, микрофлебэктомия);
- Классическая флебэктомия.
При лечении лимфатических отеков в нашей клинике , все методики подбираются индивидуально для каждого пациента, что позволяет добиться наилучшего результата и скорейшего выздоровления. Устраняя первопричину, а именно-варикоз, мы устраняем и его последствия в виде лимфатических отеков на ногах и других неприятных симптомов.
Записаться на консультацию о лимфатических отеках
Вопросы пользователей на нашем сайте о лимфатических отеках
- Мужу 60 лет (ожирение- большой вес 165 кг), у него лимфостаз нижних конечностей и трофические язвы, каким методом и вообще можно
Ли убрать трофические язвы на ногах, (ноги очень толстые и тёмно -синего цвета) при таком весе
Ответ врача:
Здравствуйте. Методов лечения лимфостаза несколько — это и эластическая компрессия, пневмокомпрессия, лимфодренажный массаж, медикаментозная терапия и другие методы лечения. Для выбора оптимального метода или методов лечения необходима очная консультация специалиста. - Меня зовут Оксана, мне 44 года. В начале января этого года мне был поставлен диагноз дорсопатия, в итоге оказалорсь, что
у меня варикозная болезнь н/конечностей, острый восходящий окклюзирующий илеофеморальный тромбоз левой н/конечности. Тромбоэмболия мелких ветвей легочной артерии.Правосторонняя нижнедолевая инфаркт пневмония S9, S10. По результатам УЗИ от 16.03.17 картина такая, глубокие вены голени реканализованы ЗББВ средняя степень, МБВ слабо, суральные вены слабо.Подколенная вена реканализирована — начальная стадия.ПБВ — реканализована в н/3-начальная стадия, в с/3- окклюзивно тромбирована, в в/3-начальная стадия. Общая бедренная вена реканализована хорошо. Глубокая бедренная вена — проходима. Лечащий врач назначил мне следующее лечение — ксарелто 20мг один раз в день утром, тромбоасс 50мг один раз в день вечером и докси-хем по 500мг три раза в день. Но анализ крови ухудшился… если 15.02.17 АЧТВ был 33сек., то 12.05.17 стал 25 сек., а нейтрофилы были 53.2 стали 45.7, лимфоциты были 39.5 стали 49. Было добавлено еще лекарство курантил 25мг. меньшен, По результатам ДНК диагностики F5 V Leiden гетерозиготная мутация меня есть надежда на то, что тромб рассосется? Может надо перейти на варфарин? Или мне нужна операция?
Ответ врача:
Учитывая сроки с момента заболевания, маловероятно что тромботические массы лизируются. Хирургическое лечение в данном случае не показано. Терапия в том числе, и антикоагулянтная должна определена гематологом. - Мне в августе 2017 года сделали РЧА вены на левой ноге(с паха до ступни), а так как не проходил катетер, возле ступни сделаны
2 надреза, которые зашили.Но у меня там, где надрезы, внутри всё онемевшее и когда сгибаю ногу в колене, то схватывает судорога выше колена до ягодицы по задней стороне ноги. А ночами мучают судороги, да и днём тоже бывают и очень сильные(именно этой ноги)Сделала УЗИ. Ответ-тромбов нет. Эхогенность неизменена.Приустьевые клапаныБПВ состоятельны, не расширены,с диаметром 4,0-4,5 мм,проходимы,сжимаемыНа голени в в/трети и по передней поверхности в н/третинезначительно расширен передне-медиальный притокБПВ.Клапанной недостаточности не выявлено. Лимфостаза нет.Посоветуйте, пожалуйста, что мне делать.Приехать к Вам нет возможности, Живу в г.Ноябрьске. Заранее благодарю. Жду ответа
Ответ врача:
Здравствуйте! Дистанционно нам трудно понять с чем связаны указанные Вами жалобы. Со слов вероятнее всего речь идет о послеоперационной периферической невропатии. Целесообразно обратиться к оперирующему врачу и он определит необходимое лечение. - Диагноз: С50,4. Рак правой молочной железы T2N3MO, мтс в надключичные л/у справа, СПНАПХТ 6 курсов по схеме: FAC.СПЛЛ.60 гр. На правую
молочную железу. СОД 50 гр. На зоны регионального мтс. Регресс опухоли.ГТ. Прогрессирование в 2013 г.: мтс в правое легкое ГТ. Прогрессирование в 2015г.: мтс в надключичные л/у, подключичные л/у, подмышечные л/у справа. Лимфостаз правой в/конечности. В процессе ПХТ. В 2011-12 г.г. я прошла 6 курсов химиотерапии и затем совет врачей рекомендовал лучевую терапию, затем гормональную терапию. Почти сразу после химиотерапии появился сильный отек правой руки. В конце 2015 появились сильные боли в отекшей руке. В локте рука перестала работать. С февраля по июнь 2016 г. Прошла 6 курсов ПХТ по схеме: Паклитаксел 300 мг/в 1 день на фоне сопроводительной и антиэметической терапии и Глутоксима. Данное лечение не уменьшило воспаления лимфоузлов и мне сказали что помочь с лимфостазом мне не могут. Результаты КТ от 06.07.2016 г. Конгломерат спаянных и МТС пораженных л/у в правой подмышечной области. Относительно стабильная динамика КТ процесса от 09.02.2016 г. Проводите ли ВЫ реабилитацию? Можно ли вылечить лимфостаз правой руки?
Ответ врача:
Здравствуйте. В настоящее время существует несколько методов лечения лимфостаза, таких как эластическая компрессия, лимфодренажный массаж, медикаментозная терапия, переменная пневматическая компрессия, многослойное бандажирование. Вам необходимо обратиться к лимфологу.
Ответ врача:
Здравствуйте! Да, конечно можно. Будем рады Вам помочь.
Лимфостазом принято называть нарушение оттока лимфы в нижних конечностях. Недуг может быть наследственным и возникнуть на фоне других заболеваний. Из-за сбоя в процессе оттока лимфатической жидкостной составляющей, ноги начинают сильно отекать.
Лимфатический отек еще называют лимфедемой. Исходя из статистических данных, этот недуг наблюдается у десяти процентов населения земного шара. При неправильном или несвоевременном лечении заболевание может прогрессировать, приводя к слоновости, которая, в свою очередь, причиняет не только психологические и физические страдания, но и зачастую является причиной инвалидизации.
На развитие лимфостаза нижних конечностей оказывает влияние множество факторов. Отток лимфы может нарушиться из-за проблем с сердцем, почками или в результате гипопротеинемии. Данные болезни приводят к сужению лимфатических сосудов, в результате чего они плохо пропускают лимфу и она задерживается в тканях, вызывая отечности.
Лимфа может задерживаться в ногах из-за венозной недостаточности в хронической стадии, которая появляется при декомпрессионном варикозе , артериовенозных свищах и посттромбофлебическом синдроме . При выведении большого количества жидкостной составляющей, происходит расширение сосудистой лимфатической сетки, в результате чего снижается тонус, и плохо работают клапаны, отвечающие за распределение жидкости по лимфатической системе.
Лимфостаз может наблюдаться при врожденных дефектах лимфосистемы из-за непроходимости лимфатической сосудистой сетки, которая образуется в результате механических повреждений, сдавливаний или воспалений сужающих просвет в сосудах.
Потеря тонуса сосудов лимфосистемы, наблюдающаяся при лимфадените, приводит к тому, что они расширяются, и нарушается нормальная работа клапанов других сосудов. В итоге происходит застой лимфы и появляется сильная отечность.
При раке молочной железы, часто проводят мастэктомию, которая, в свою очередь, осложняется лимфедемой , верхних и нижних конечностей. Зачастую мастэктомия проводится на подмышечной впадине. Хирурги удаляют лимфатические узлы, пораженные раковыми клетками и из-за того, что теперь лимфоток «некому контролировать», жидкость застаивается, и руки начинают отекать. Если метастазы обнаружены в паховой области, то лимфоузлы будут удалены там, что приведет к лимфедеме нижних конечностей.
Застой лимфы может вызывать и рак простаты, при котором удаляются паховые узлы, и проводится лучевая терапия, приводящая к проблемам в лимфосистеме.
В тропических странах проблемы с лимфатической системой могут вызывать комары, являющиеся переносчиками лимфатического филяриоза, который поражает и приводит к увеличению лимфоузлов, появлению лихорадки, сильной алгии и обширной отечности.
Классификация
В зависимости от причин развития лимфедемы она может быть первичной и вторичной.
При первичном типе, заболевание может быть как врожденным, так и приобретенным. В случае врожденной аномалии, недуг может проявляться в младенчестве или переходном возрасте.
При вторичном типе на развитие заболевания могут повлиять следующие факторы:
- Опухолевые процессы в лимфосистеме.
- Травмы, приводящие к повышению давления в сосудах.
- Хронические венозные недуги нижних конечностей.
- Инфекционные недуги, приводящие к нарушениям в основных системах организма.
- Ожирение.
- Оперативное вмешательство.
Симптомы
 Лимфостаз имеет три стадии развития:
Лимфостаз имеет три стадии развития:
- I стадию характеризуют наличие отечностей , которые появляются время от времени и самостоятельно исчезают. Ноги отекают ближе к вечеру, за время ночного отдыха лимфоотток нормализуются и они исчезают. Набухание тканей происходит при сильной физической нагрузке или при долгом нахождении в одной позе. Нагрузки на нижние конечности также провоцируют нарушение оттока лимфатической жидкости. На начальном этапе диагностируется изменение и разрастание соединительных тканей. В таком случае врач может назначить консервативную методику, которая зачастую позволяет остановить заболевание и не давать ему развиваться.
- При диагностировании II степени заболевания, отечности уже не исчезают и сохраняются даже после сна. Соединительные ткани разрастаются, кожные покровы натягиваются, уплотняются и при нажатии на них человек испытывает болевые ощущения. При пальпированной области отека, на месте нажатия остаются следы, которые долго не исчезают. Застоявшаяся лимфа провоцирует появление судорог и приводит к быстрой утомляемости.
- Если недуг развился до III стадии, то врач диагностирует необратимые нарушения в лимфатической системе. Ткани нижних конечностей подвергаются сильной деформации, в результате чего ноги перестают полноценно функционировать, теряя пропорции и контуры. На этом этапе заболевание могут диагностироваться проблемы с суставами, а кожные покровы часто покрываются ранами и язвами , что в итоге приводит к сепсису и летальному исходу. Также зачастую эта стадия приводит к лимфосаркоме.
К общей симптоматике лимфедемы можно отнести:
- Слабость и повышенную утомляемость.
- Постоянную головную боль.
- Язык, покрытый белым налетом.
- Отсутствие концентрации внимания.
- Ожирение.
Диагностика

Ультразвуковое исследование вен
Если у пациента имеется характерная недугу симптоматика, то для того чтобы подтвердить диагноз, врач назначает ультразвук венозной сетки нижних конечностей . Помимо этого, может быть назначено УЗИ брюшины и тазового дня для того чтобы можно было выявить изменения в органах и болезни, которые могут вызывать лимфатические отеки.
Также больному необходимо, пройти рентгеновскую лимфографию и лимфосцинтиграфию и сдать общие анализы крови и мочи. Два первых исследования позволяют просмотреть насколько у сосудов хорошая проходимость, и в каком месте расположен лимфатический блок. К тому же они позволяют определить есть ли какие-либо сосудистые изменения, рассмотреть их зону извитости и просмотреть их на предмет клапанной недостаточности и лимфоангиэктазии.
Хирург может провести дифференциальные исследования, чтобы определить, нет ли тромбоза глубоких вен и постфлебического синдрома, так как именно они дают одностороннюю лимфедему, с наличием мягкой отечности, пигментации , экземы и варикозного расширения вен на ногах. Чтобы исключить венозную патологию, назначается УЗГД венозной сетки конечностей.
Если есть необходимость, хирург может назначить обследование и других органов, для того чтобы сократить рецидивы заболевания, после того, как оно будет устранено.
Лечение
Лечение отечности направлено на поэтапное восстановление оттока лимфы из больных конечностей. Зачастую подобное лечение представлено:
- Постоянным ношением компрессионных гольфов или штанов.
- Водным и ручным лимфодренажным массажем .
К тому же при отеках больные должны:
- Соблюдать специальную диету и полностью исключить из рациона соль.
- Посещать бассейн неимение двух раз в неделю.
- Заниматься скандинавской ходьбой.
- Ежедневно выполнять нужно применять противогрибковые мази и гели , также возможно употребление таблетированные препаратов .
Если консервативные методики не дали благоприятных результатов и недуг продолжает прогрессировать, имеются обширные язвы и деформирующие лимфатические мешки необходима срочная хирургическая операция. Она направлена на микрохирургическое расширение сосудистых просветов и липосакцию.
При первичной лимфедеме больному назначают пересадку лимфоидных тканей. Если у пациента явная слоновость , то радикальные оперативные вмешательства не проводятся. Ему показано туннеллирование пораженных тканей для того, чтобы отвести лимфу в здоровые тканевые участки. Также может применяться резекция.
Чтобы не запускать заболевание при первых ее признаках нужно сразу же обращаться к врачу, дабы не допустить осложнений и быстрее избавиться от недуга.
Отеки - это скопление жидкости в организме, сопровождающееся обычно припухлостью тканей, увеличением в объеме конечностей.
Отек может быть местным (локальным), например, отек на ноге после ушиба. А может иметь общий характер, захватывать целые области или все тело целиком. Общие отеки характерны для определенных заболеваний, например, сердечной или почечной недостаточности.
Помимо опухания мягких тканей, сглаживания контуров конечностей и увеличения их объема, отеки могут сопровождаться следующими признаками:
- изменение цвета кожи;
- при надавливании на отечные ткани пальцем на коже какое-то время остается ямка (так называемый мягкий отек);
- боль и повышенная чувствительность конечностей;
- скованность в суставах;
- изменение массы тела;
- повышенное кровяное давление или учащенный пульс.
Типы отеков
Чаще других встречаются отеки ног: ступней и лодыжек, отеки рук, отеки век глаз и др. Они называются периферическими отеками.
Существуют и другие разновидности отеков:
- отек головного мозга - поражает головной мозг;
- отек легких - поражает легкие;
- макулярный отек - поражает глаза.
Идиопатический отек - тип отека, причина которого не была выявлена.
Причины отеков
Едва заметная припухлость ног к вечеру бывает у вполне здоровых людей, особенно если им приходится подолгу сидеть или стоять в течение дня.
Сильный отек чаще является признаком какого-либо нарушения в организме, может быть связан с заболеваниями:
- болезни почек (почечная недостаточность , пиелонефрит и др.);
- хронические заболевания легких;
- заболевания щитовидной железы (гипотиреоз , гипертиреоз);
- заболевания печени (цирроз).
В некоторых случаях отеки развиваются у беременных. Прием оральных контрацептивов, кортикостероидов или лекарств от гипертонии (повышенного кровяного давления) тоже может способствовать скоплению жидкости в организме. Наконец, одной из причин отеков может быть недоедание.
К отекам на ногах приводит малоподвижный образ жизни и длительное пребывание в положении стоя. Другие возможные причины:
- тромбоз (закупорка сосудов кровяным сгустком);
- травма или операция;
- ожоги.
Лечение отеков
Если нет серьезных проблем со здоровьем, отеки спадают самостоятельно. Чтобы ускорить выведение накопившейся жидкости из организма рекомендуется:
- похудеть (если у вас есть лишний вес);
- регулярно выполнять физические упражнения, такие как ходьба, плавание или езда на велосипеде;
- 3–4 раза в день делать зарядку для ног, чтобы улучшить циркуляцию крови;
- стараться не стоять подолгу.
Если отеки связаны с каким-либо заболеванием, радикально избавиться от них можно только вылечив причину. В качестве временной помощи при отеках врач может назначить мочегонное средство.
Лимфостаз (лимфатический отек, лимфедема)
Лимфостаз иначе называют лимфедемой или слоновостью. Это лимфатический отек, вызванный нарушением оттока лимфатической жидкости. Чаще всего лимфостаз поражает нижние конечности.
Лимфатическая система состоит из ряда лимфатических узлов, соединенных между собой сосудами, похожими на кровеносные. Жидкость тела обычно попадает в ближайший лимфатический сосуд, а затем транспортируется в кровь. Однако если лимфатические сосуды закупорены, дренаж нарушается, и лишняя жидкость накапливается в тканях.
В отличие от обычных отеков, лимфостаз (лимфедема) - хроническое заболевание, которое может причинять неудобство, боль и лишить возможности передвигаться.
Полностью избавиться от лимфатических отеков не удается, но современные методы лечения позволяют контролировать заболевание. Для этих целей используют компрессионное белье, специальный уход за кожей, лимфатический массаж и лечебная физкультура.
Когда обратиться к врачу?
Обратитесь к врачу, если отеки сохраняются в течение нескольких дней, постепенно нарастают или сопровождаются другими симптомами: болями, одышкой, слабостью, общим недомоганием, скованностью движений, снижением количества мочи и др.
Так как задержка жидкости в организме может быть связана с различными заболеваниями, лучше обратиться к врачу широкого профиля: терапевту или семейному врачу . Причину отеков нередко удается установить с помощью простых обследований: анализа мочи, общего и биохимического анализа крови, ЭКГ (электрокардиограммы), УЗИ сердца, печени и почек.
В более сложных случаях может потребоваться дополнительная диагностика и консультации узких специалистов.
Если отеки появились на фоне беременности, необходимо в ближайшее время обратиться к гинекологу , взяв с собой обменную карту или результаты последних анализов, если таковые имеются.
Лимфостаз (лимфедема, лимфатический отек) – врожденное или приобретенное заболевание, стойкий отек, который сопровождается уплотнением кожи, заметным утолщением конечностей, в дальнейшем приводит к образованию язв и развитию слоновости. Лимфостаз возникает вследствие нарушения баланса между образованием лимфы и ее оттоком от капилляров и периферических лимфатических сосудов в тканях конечностей и органов, до основных лимфатических коллекторов и грудного протока.
Прогрессирующий лимфостаз разрушает лимфатическую систему, вызывая постоянные психологические травмы у больного, физические страдания и приводит к инвалидности.
По данным ВОЗ, чаще всего лимфостазом заболевают молодые женщины (около 10% от всего населения Земли) и пожилые люди.
Причины лимфостаза
В зависимости от причин возникновения, лимфостаз делится на первичный и вторичный. Причиной первичного лимфостаза считается врожденная аномалия лимфатических сосудов. Иногда болезнь можно выявить сразу после рождения, но, чаще всего, заболевание проявляется и обнаруживается в первую половину жизни, в период полового созревания.
Также, причинами вторичного лимфостаза могут стать:
- Рожистое воспаление нижних конечностей
- Ожирение
- Синдром Клиппель-Треноне
- Операции на грудной полости по поводу онкологии
Стадии и симптомы лимфостаза
Различают 3 стадии развития лимфостаза:
- На 1-ой стадии наблюдается легкий обратимый отек, появляющийся к вечеру и пропадающий по утрам, после сна. Со временем отеки становятся систематическими и, хотя больные на этой стадии редко обращаются к врачу, появляющееся беспокойство заставляет их применять народные средства и заниматься самолечением (бинтовать отекающие конечности, рисовать йодную сетку, прикладывать компрессы). На этой стадии еще не начались соединительно-тканные разрастания и при своевременном обращении к врачу и адекватном лечении, болезнь отступает.
- На 2-ой стадии симптомы лимфостаза увеличиваются и характеризуются уже необратимым отеком, происходит рост соединительных тканей и отвердение кожи. Натянутость кожного покрова может вызывать у больного болевые ощущения. При нажатии на ткани в течение длительного периода остается ямка. На этой стадии больные, чаще всего обращаются к врачу. Несмотря на сложность лечения, если больной прилагает необходимые усилия и выполняет рекомендации врача, выздоровление возможно.
- На 3 стадии симптомы лимфостаза увеличиваются и болезнь принимает необратимый характер. Появляются фиброзы, кисты, проявляется выраженный лимфостаз конечностей, теряется их контур, нарушаются функции, наступает стадия слоновости и ограничение подвижности. При отсутствии лечения возникают трофические язвы, рожистое воспаление, экзема.
Проблемы все более усугубляются, и могут привести ко многим тяжелым осложнениям, вплоть до сепсиса и летального исхода.
Диагностика лимфостаза
- Диагностика лимфостаза заключается в проведении следующих обследований:
- клинический и биохимический анализ крови и мочи
- консультация сосудистого хирурга с обследованием органов грудной полости и УЗИ органов брюшной полости, малого таза и вен нижних конечностей (при лимфостазе конечностей)
- лимфография лимфатических сосудов для уточнения их проходимости
При необходимости, для диагностики лимфостаза, назначаются консультации других специалистов.
Лечение лимфостаза
 Независимо от стадии заболевания и симптомов лимфостаза, все больные подлежат диспансерному наблюдению ангиохирурга. Цель проводимого лечения заключается в нормализации оттока лимфы от нижних конечностей и других органов.
Независимо от стадии заболевания и симптомов лимфостаза, все больные подлежат диспансерному наблюдению ангиохирурга. Цель проводимого лечения заключается в нормализации оттока лимфы от нижних конечностей и других органов.
Лечение лимфостаза - долгий и сложный процесс. Применяются аппаратные методики (пневмомассаж, магнитотерапия, лазеротерапия) в сочетании с комплексными консервативными методами (мануальный лимфодренаж, наложение компрессионного бандажа).
Из лекарственных средств назначаются венотоники поливалентного действия с лимфотропным эффектом, для улучшения периферического кровообращения – ангиопротекторы, простогландины, антибиотикотерапия, иммуностимулирующая, диуретическая и десенсибилизирующая терапия.
Большое значение при лечении лимфостаза придается соблюдению субкалорийной диеты с ограничением поваренной соли, лечебной физкультуре и общей активизации: занятия бегом, плаванием и т.д. Также важен настрой больного, его целеустремленность к выздоровлению, выполнение врачебных рекомендаций.
Лечение лимфостаза народными средствами
Лечение лимфостаза народными средствами заключается в очищении организма с помощью клизм по разным методикам, употреблении яблочного уксуса, сока одуванчика, подорожника, смеси красного виноградного вина и свежего красного свекольного сока, водной настойки хрена или коры осины. Используются при лечении лимфостаза народными средствами также отвары душицы, спорыша, веток пихты, листьев и цветов иван-чая.
Видео с YouTube по теме статьи:

