Все патологии сердечно-сосудистой системы нужно лечить после тщательной диагностики под руководством врача, с применением, как терапевтических, так и хирургических методов. Чтобы сориентироваться в многообразии заболеваний сердца и сосудов, а также понять, когда требуется немедленный вызов бригады «скорой помощи», а когда можно обойтись посещением участкового врача, следует знать основные симптомы этих патологий.
Список заболеваний сердца и их симптомы
Сердечнососудистые заболевания классифицируются по следующим категориям:
Аритмия – изменения ритмичного и последовательного сокращения предсердий и желудочков;
Ишемическая болезнь сердца – нарушения кровоснабжения и образование рубцовой ткани;
Миокардит, перикардит, эндокардит – воспалительные заболевания сердечной мышцы;
Порок сердца – врожденные и приобретенные поражения клапанного аппарата желудочков;
Сердечнососудистая недостаточность – группа заболеваний, в основе которых лежит несостоятельность сердечной деятельности в плане обеспечения нормального кровообращения.
Вегето-сосудистая дистония – нарушение тонуса сосудов.
Гипертоническая болезнь – систематическое повышение артериального давления.
Все эти заболевания сердца и сосудов имеют различные причины своего развития, симптомы, методы лечения и прогноз выздоровления.
Аритмия
В норме сердце ритмично и последовательно сокращает свои предсердия и желудочки. Эта деятельность тесно связаны с функционированием проводящей системы, направляющей импульсы к сердечной мышце.
Причины появления аритмии:
Структурные изменения в проводящей системе;
Нарушения электролитного обмена;
Вегетативные изменения в ЦНС;
Эндокринные заболевания;
Побочное действие лекарств;
Осложнения, вызванные ишемической болезнью.
Диагностика аритмии проводится при помощи кардиограммы, лечение этой патологии достаточно сложное, проводится с учетом индивидуальных особенностей организма.
Виды аритмий:
Желудочковая асистолия – проявляется мерцанием и трепетанием желудочков, возникает, как осложнение сердечных заболеваний, вследствие удара электротоком, передозировки гликозидов, адреналина, хиндина (при лечении малярии).
Прогноз – возможна внезапная клиническая смерть вследствие прекращения или резкого падения сердечного выброса. Для купирования прекращения кровообращения нужно немедленно начинать реанимацию при помощи наружного массажа сердца и проведения искусственного дыхания. Необходимо вызвать кардиологическую бригаду «скорой помощи».
Мерцательная аритмия – проявляется мерцанием и трепетанием предсердий (250-300 рак в минуту), хаотичным и неритмичным сокращением желудочков. Возникает, как симптом митрального порока сердца, тиреотоксикоза, атеросклероза, инфаркта миокарда, вследствие передозировки гликозидов, алкогольного отравления.
Больной может не ощущать аритмию, принимая ее за учащенное сердцебиение. Прогноз – возникновение тромбоэмболии.
Пароксизмальная тахикардия – проявляется, как внезапно начавшийся и внезапно заканчивающийся приступ сердцебиения, сердечные сокращения – 160-220 ударов в минуту. Дополнительно ощущается обильная потливость, учащение перистальтики кишечника, небольшая гипертермия, ускоренная перистальтика кишечника.
Если приступ длится несколько дней, к этим симптомам присоединяется стенокардия, слабость, обмороки, нарастание сердечной недостаточности. Помощь при пароксизмальной тахикардии – массаж области сонной артерии, активизация блуждающего нерва нажатием на глаза и область солнечного сплетения, а так же задержка дыхания, сильный поворот головы. Если эти приемы неэффективны, значит, имеет место желудочковая тахикардия или инфаркт миокарда – требуется немедленная медицинская помощь.
Синусовая тахикардия – проявляется частотой синусового ритма более 90 ударов в минуту, возникает при резком понижении артериального давления, значительном повышении температуры, миокардите, анемии, миокардите. Больной испытывает ощущение сердцебиения.
Помощь – задержка дыхания, массаж солнечного сплетения, области сонных артерий, надавливание на глазные яблоки.
Синусовая брадикардия – проявляется урежением сердечных сокращений с ритмичностью синусового ритма менее 60 ударов в минуту. Возникает при инфаркте миокарда, как последствие некоторых инфекционных заболеваний, побочные действия лекарств.
Больной ощущает сердцебиение, у него холодеют конечности, может появиться обморок, возникнуть приступ стенокардии.
Экстрасистолия – проявляется преждевременными сокращениями сердца, которые больной ощущает, как замирание сердца или его усиленный удар. После этого рефлекторно возникает желание сделать глубокий вдох.
Лечения требуют часто возникающие систолы, так как они ведет к мерцанию предсердий и желудочков.
Блокады сердца – проявляются замедлением или полным прекращением проведения электрического импульса по проводящей системе сердца. У больного замедляется сердечный ритм, он падает в обморок, из-за того, что мозг недостаточно снабжается кровью, возникают судороги, диагностируется сердечная недостаточность. Прогноз – при внутрижелудочковой (полной поперечной) блокаде возможна внезапная смерть.

При этом тяжелом сердечном заболевании, в основе которого лежит нарушение кровоснабжение сердечной мышцы, возникает инфаркт миокарда, стенокардия, кардиосклероз.
Инфаркт миокарда – острое нарушение кровоснабжения сердечной мышцы, в результате которого возникает очаговый некроз участков миокарда. Вследствие омертвения части сердечной мышцы нарушается сократительная способность сердца. Инфаркт возникает из-за тромбоза артерий, питающих сердце кровью, закупорки сосудов атеросклеротическими бляшками.
Острый период инфаркта характеризуется очень сильной загрудинной болью, интенсивность которой не купируется нитроглицерином. Дополнительно ощущается боль под ложечкой, приступ удушья, гипертермия, повышение АД, частый пульс. Прогноз – больной может погибнуть от кардиогенного шока или сердечной недостаточности. Экстренная помощь до приезда «скорой помощи» — прием обезболивающих и больших доз нитроглицерина.
Стенокардия («грудная жаба») – проявляется, как внезапная боль за грудиной из-за недостаточного кровоснабжения миокарда. Основная причина стенокардии – атеросклероз коронарных артерий. Боль при стенокардии приступообразная, имеет четкие границы появления и затихания, почти сразу же купируется Нитроглицерином. Фактор, провоцирующий приступ, — стресс или физическое перенапряжение. Сжимающая и давящая боль возникает за грудиной, отдает в шею, в нижнюю челюсть, в левую руку и лопатку, может быть похожа на изжогу.
Дополнительно ощущается повышение АД, появляется испарина, кожа становится бледной. Если диагностируется стенокардия покоя, к этим симптомам присоединяется удушье, ощущение острой нехватки воздуха. Приступ стенокардии, длящийся долее 30 минут – подозрение на инфаркт миокарда. Первая помощь – Нитроглицерин под язык двукратно с разницей в 2-3 минуты, сопровождаемый приемом Корвалола или Валидола для подавления головной боли, затем следует вызвать кардиологическую «скорую помощь».
Кардиосклероз – поражение миокарда и сердечных клапанов рубцовой тканью, образующейся в результате атеросклероза, перенесенного ревматизма, миокардита. Симптомы – аритмия и нарушения проводимости. Прогноз – образование аневризмы, формирование хронической сердечной недостаточности, пороков сердца.
Миокардит, перикардит, эндокардит
Эту группу заболеваний характеризуют воспалительные процессы в тканях миокарда, вызванные патогенными микроорганизмами. Дополняют их негативное влияние аллергические реакции и аутоиммунные процессы образования антител к тканям собственного организма.
Виды воспалительных заболеваний сердца:
Инфекционно-аллергическая форма миокардитов – возникает после инфекционного заболевания или во время него. Симптомы: общее недомогание, нарушения сердечного ритма, боль в области сердца, одышка, суставные боли, незначительное повышение температуры. Спустя несколько дней явления миокардита увеличиваются и нарастают. Формируется сердечная недостаточность: синюшность кожных покровов, отеки ног и живота, сильная одышка, увеличение печени.
Ревматические, аутоиммунные, радиационные миокардиты – различают острые и хронические формы, проявляющиеся следующими симптомами интоксикации: быстрая утомляемость, гипертермия, кожная сыпь, тошнота и рвота. При несвоевременном обращении к врачу появляется деформация пальцев в виде барабанных палочек, а также деформация ногтей в виде выпуклых часовых стекол.
Эндокардиты – воспаления эндокарда (внутренней оболочки сердца), покрывающего клапанный аппарат.
Перикардиты– воспаления оболочки, покрывающей сердце (околосердечной сумки).
Подобные проявления требуют незамедлительного обращения к врачу, соблюдения постельного режима. Кардиолог назначит противовоспалительные препараты (Ибупрофен, Диклофенак, Индометацин), глюкокортикостероиды (Преднизолон), мочегонные и антиаритмические препараты. Прогноз развития кардитов – полное излечение при своевременно начатом лечении.

К этим заболеваниям относят поражения клапанного аппарата: стеноз (неспособность полноценно открывать клапаны), недостаточность (неспособность полноценно смыкать клапаны), сочетание стеноза и недостаточности (комбинированный порок сердца). Если порок сердце не является врожденным, он возникает вследствие ревматизма, атеросклероза, сифилиса, септического эндокардита, травмы сердца.
Виды пороков сердца:
Поражение митрального клапана (стеноз и недостаточность) – определяются при прослушивании сердца кардиологом, характеризуются появлением у больных яркого румянца и яркого оттенка губ. Дополнительно диагностируются одышка, сердцебиение, отеки конечностей, увеличение печени.
Поражение аортального клапана (стеноз и недостаточность) – на 1-й и 2-й стадии порока жалобы отсутствуют, на 3-й стадии диагностируется стенокардия, головокружение и нарушение ясности зрения. На 4-й стадии даже самая незначительная нагрузка приводит к нарушениям мозгового и сердечного кровообращения: аритмия, одышка, сердечная астма.
Недостаточность аортального клапана – на 1-й и 2-й стадиях жалобы отсутствуют, на 3-й стадии порока диагностируется стенокардия, пульсация артерий головы, сонной артерии, брюшной аорты, которая видна невооруженным глазом. На 4-й стадии проявляется ярко выраженная сердечная недостаточность, аритмия. На 5-й стадии симптомы болезни еще более усиливаются.
Порок трехстворчатого клапана – можно диагностировать по пульсации шейных вен и печени, ее увеличению, отекам руки и ног. Существует прямая зависимость – чем сильнее пульсация вен, тем боле выражена клапанная недостаточность. Стеноз клапана не дает выраженной пульсации.
Сердечно-сосудистая недостаточность
Под этим общим названием подразумеваются заболевания, приведшие к тому, что сердце не в состоянии отвечать за нормальное перекачивание крови. Сердечнососудистая недостаточность бывает острая и хроническая.
Виды острой сердечной недостаточности:
Сердечная астма – следствие кардиосклероза, гипертонии, инфаркта миокарда, аортального порока сердца. Основа патологии – застой крови в легких так как левый желудочек не может обеспечить нормальный кровоток в малом круге кровообращения.
В сосудах легких кровь накапливается, застаивается, ее жидкая фракция пропотевает в ткань легких. Стенки бронхиол вследствие этого утолщаются, их сосуды сужаются, воздух хуже проникает в легкие. Яркие симптомы сердечной астмы: кашель, называемый «сердечным», свистящее дыхание, одышка, страх смерти, синие губы и кожа. Учащенное сердцебиение и повышенное АД дополняют общую картину.
Первая помощь – придать больному полусидячее положение, под язык положить Нитроглицерин с Корвалолом, обеспечить горячие ножные ванны. До приезда «скорой помощи» для облегчения работы сердца можно на 15-20 минут наложить на бедра резиновые жгуты, постаравшись прижать ими не артерии, а вены. Прогноз – при отсутствии эффекта от реанимационных процедур возникает отек легких.
Отек легких – неоказание вовремя необходимой помощи при сердечной астме приводит к тому, что жидкая фракция крови пропотевает не только в бронхи, но и в альвеолы и накапливается в них. Воздух, который все-таки в небольшом количестве проникает в переполненные жидкостью легкие, взбивает эту жидкость в легочных пузырьках в пену. Симптомы отека легких: мучительное удушье, розовая пена, выступающая изо рта и из носа, клокочущее дыхание, учащенное сердцебиение. У возбужденного больного возникает страх смерти, он покрывается холодным, липким потом. Повышенное артериальное давление резко снижается по мере развития ситуации.
Первая помощь должна оказываться стремительно – больного размещают полулежа, делают ему горячую ножную ванну, на ноги накладывают жгуты, под язык помещают 1-2 таблетки Нитроглицерина. Внутривенно или перорально вводят в организм 2-4 мл Лазикса или Фуросемида. Больному нужен свежий воздух, ему облегчают до максимума тугую одежду, открывают окна. До купирования приступа отека легких транспортировка в стационар такого больного невозможна.
Правожелудочковая недостаточность – возникает во время некорректного переливания крови и ее заменителей, заболеваний легких (астма, пневмония, пневмоторакс), а также вследствие тромбоэмболии легочной артерии. Происходит перегрузка правых отделов сердца, возникает спазм малого круга кровообращения. Образовавшийся вследствие этого застой крови ослабляет функционирование правого желудочка. Симптомы: одышка, падение артериального давления, синюшность губ и кожи лица, сильное набухание вен на шее.
Тромбоэмболия – к вышеперечисленным симптомам присоединяется сильная боль за грудиной, отхаркивание крови после кашля. Возникает вследствие попадания тромба в сосуды легочной артерии. Прогноз – попадание тромба в крупную артерию приводит к летальному исходу.
При этом состоянии нужна срочная тромборассасывающая терапия, введение тромболитиков (Эуфиллин, Лазикс, Строфантин) до приезда «скорой помощи». Больной в это время должен находиться в полусидящем — полулежащем положении.
Коллапс – состояние возникает при резком расширении сосудов и снижении объема циркулирующей крови. Причины коллапса: передозировка нитроглицерина, средств, понижающих артериальное давление, отравления, последствия отдельных инфекций, вегето-сосудистая дистония. Симптомы – внезапная слабость и головокружение, одышка, резкое снижение артериального давления, запустевание вен, жажда и озноб. Кожа больного становится бледной и холодной на ощупь, может произойти потеря сознания.
Помощь до приезда «неотложной помощи» — поднять ноги выше головы, чтобы обеспечить мозг кровью, тело укрыть, дать выпить горячего крепкого кофе для скорейшего подъема АД.

Истинная причина появления гипертонии до конца не выяснена. Ее появление провоцируют психические травмы, ожирение, склонность к соленой пище, наследственная предрасположенность.
Стадии гипертонии:
На первой стадии давление поднимается до значений 160-180 мм рт. ст. на 95-105 мм рт. ст. Подъем давления характерен для смены климата, физической или эмоциональной нагрузки, переменой погоды, включением в рацион острых блюд. Дополнительные симптомы: головные боли, шум в ушах, бессонница, головокружение. На этой стадии не возникает изменений сердца, нарушения функции почек.
На второй стадии показатели давления повышаются до 200 на 115 мм рт. ст. Во время отдыха она не опускается до нормы, оставаясь несколько повышенным. Появляются изменения левого желудочка (гипертрофия), снижение почечного кровотока, изменения в сосудах головного мозга.
На третьей стадии давление повышается до значений 280-300 мм рт. ст. на 120-130 мм рт. ст. В этот период не исключены инсульты, приступы стенокардии, гипертонический криз, инфаркт миокарда, отек легких, поражения сетчатки глаза.
Если на первой стадии гипертонической болезни достаточно пересмотреть образ жизни и рацион питания, чтобы показатели давления вернулись к норме, то вторую и третью стадии нужно лечить фармацевтическими препаратами по назначению врача.
Диагностика болезней сердца
По данным медицинской статистики около 60% случаев преждевременной смерти приходится на долю сердечнососудистых заболеваний. Диагностическое исследование состояния сердечной мышцы и ее функционирования поможет вовремя поставить правильный диагноз и начать лечение.
Распространенные методы диагностики:
Электрокардиограмма (ЭКГ) – фиксация электрических импульсов, исходящих от тела обследуемого. Проводится при помощи электрокардиографа, фиксирующего импульсы. Оценить результаты ЭКГ в состоянии только специалист. Он сможет выявить аритмию, отсутствие или снижение проводимости, ишемическую болезнь, инфаркт миокарда.
УЗИ сердца – информативное исследование, позволяющее оценить в комплексе сердечнососудистую систему, выявить признаки атеросклероза, увидеть тромбы, оценить кровоток.
Эхокардиограмма – исследование показано больным, перенесшим инфаркт. Поможет обнаружить пороки сердца, аневризму аорты и желудочков, тромбы, онкологические процессы, оценить особенности кровотока, толщину стенок сердечной мышцы и перикарда, оценить деятельность сердечных клапанов.
Магнитно-резонансная томография – помогает определить источник шума в сердце, участок некроза миокарда, сосудистую дисфункцию.
Сцинтография сердечной мышцы – проводится при помощи контрастного вещества, которое после попадания в кровь помогает оценить особенности кровотока.
Кардиомониторинг по Холтеру – наблюдение за суточными изменениями в работе сердца и сосудов при помощи мобильного устройства, крепящегося на пояс обследуемого. Оно регистрирует причину нарушения сердечного ритма, болей в груди.
Пройти подобные исследования можно по собственной инициативе, но интерпретировать их результаты сможет только специалист-кардиолог.
Профилактика заболеваний сердца

Основные факторы, провоцирующие возникновение сердечных патологий:
Повышенный холестерин;
Малоподвижный образ жизни;
Курение и злоупотребление алкоголем;
Повышенный сахар крови;
Переизбыток в рационе тугоплавких животных жиров, соли;
Длительное психоэмоциональное перенапряжение;
Повышенное артериальное давление;
Ожирение.
Чтобы устранить риск возникновения заболеваний сердца и сосудов кардиологи предлагают в повседневной жизни придерживаться простых правил:
Соблюдать принципы здорового питания, уменьшить количество жиров в рационе и увеличить количество клетчатки;
Отказаться от курения, не злоупотреблять алкоголем;
Ограничивать время, проведенное без движения, чаще заниматься физкультурой на свежем воздухе;
Высыпаться, избегать стрессов, относиться с юмором к сложным ситуациям;
Использовать минимум соли;
Пополнят запасы калия и магния в организме приемом комплекса микроэлементов;
Знать оптимальные цифры нормы сахара крови, артериального давления, индекса массы тела и стремиться к таким показателям.
Если появились предпосылки развития патологий сердца и сосудов, их следует незамедлительно лечить, не допуская появления осложнений.
Какой врач лечит заболевания сердца?
При появлении одышки, загрудинной боли, появлении отечности и частом сердцебиении, значительном и частом повышении артериального давления следует проверить состояние сердца и сосудов. Для обследования и возможного лечения следует обращаться к кардиологу. Этот врач лечит заболевания сердечнососудистой системы, и проводит последующую реабилитацию.
В случае необходимости проведения катетеризации или ангиопластики сосудов сердца может потребоваться помощь сосудистого хирурга. Лечение аритмий проходит под руководством электрофизиолога. Он сможет всестороннее исследовать причины нарушения сердечного ритма, внедрить дефибриллятор, провести абляцию аритмии. Операция на открытом сердце проводится врачом узкой специализации – кардиохирургом.
При каких заболеваниях сердца дают инвалидность?

Подход к назначению инвалидности при наличии кардиопатологии в последнее время изменился.
Теперь ее дают при наличии комплекса симптомов:
Значительное стойкое нарушение функционирования органов и систем, происходящее из-за сердечного заболевания и его последствий.
Нарушение возможности трудиться, осуществлять самообслуживание и непрофессиональную деятельность (способность общаться, учиться, передвигаться, ориентироваться в пространстве);
Необходимость в мерах социальной защиты.
Для назначения инвалидности требуется сочетание этих признаков, значительное ограничение трудоспособности. Один раз в 1-2 года проводится переосвидетельствование, так как состояние здоровья больных-сердечников может измениться к лучшему.
В основном на инвалидность могут претендовать больные со следующими заболеваниями:
Состояние после инфаркта миокарда;
3 степень артериальной гипертензии с поражением органов;
Пороки сердца;
Тяжелая сердечная недостаточность.
Может ли ЭКГ не показать заболевания сердца?
Такой распространенный метод, как электрокардиограмма в состоянии показать активность тканей сердца и провести исследование его ритма.
ЭКГ не может информативно определить
Пороки сердца,
Оценить кровоток в его клапанах,
Определить чрезмерную или недостаточную активность сердечной мышцы (признак инфаркта миокарда);
Выявить, имеется ли в перикарде (сердечной сумке) скопление жидкости;
Найти в аорте признаки атеросклероза.
Можно ли при заболевании сердца употреблять алкоголь?
Нет, при сердечных патологиях употребление даже небольших доз алкоголя приводит к следующим последствиям:
Повышение артериального давления;
Снижение эффекта от препаратов, купирующих гипертензию;
Повышение риска инфаркта у больных с сердечной ишемией;
Повышение вероятности сосудистого коллапса;
Ускоренное развитие атеросклероза из-за способности алкоголя противостоять печени в выработке полезных липидов и утрате полезных свойств внутренней поверхности сосудов противостоять прикреплению бляшек;
Развитие жировой («алкогольной») кардиомиопатии, приводящей к дистрофии миокарда, истончению стенок сердечных камер и потере ими эластичности.
Внимательное отношение к своему здоровью, своевременное обследование, выполнение рекомендаций врача поможет избежать серьезных патологий сердечнососудистой системы и их фатальных осложнений. Чтобы не допускать факторов риска, следует придерживаться правил здорового образа жизни, внимательно относиться к себе и своим близким.
Как известно, сердечно-сосудистые заболевания занимают первое место среди самых распространенных и опасных болезней нашего времени. Причин этому много, но основными считаются генетическая предрасположенность и неправильный образ жизни.
Сердечно-сосудистые заболевания многочисленны, протекают по-разному и происхождение их различно. Они могут возникать в результате воспалительных процессов, врожденных дефектов развития, полученных травм, интоксикации, патологических изменений обменных процессов, а также в результате причин, являющихся мало изученными в настоящее время.
Однако при таком многообразии причин возникновения заболеваний, связанных с нарушением работы сердечно-сосудистой системы, эти заболевания объединяют общие симптомы, которые проявляются при данных патологиях. Следовательно, существуют общие правила распознавания первых признаков проявления болезни. Их необходимо знать, для того чтобы иметь возможность избежать осложнений, а иногда и самого заболевания сердечно-сосудистой системы.
Основные , которые позволяют говорить о патологии, связанной с работой сердечно-сосудистой системы:
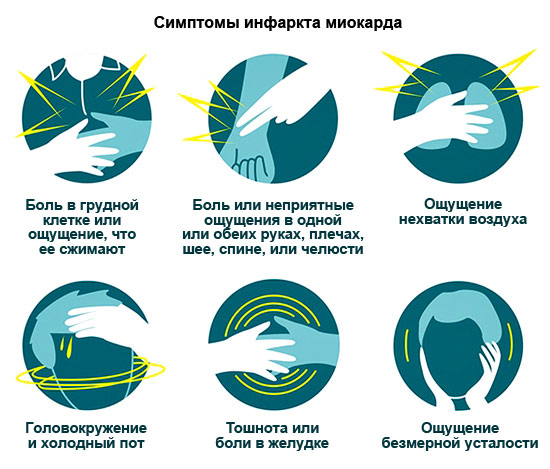
Боль и неприятные ощущения в грудной клетке
Боль является одним из самых частых симптомов заболеваний, связанных с нарушением работы сердечно-сосудистой системы. Если боль носит жгучий, острый характер, то чаще всего происходит спазм коронарных сосудов, что приводит к недостаточному питанию самого сердца. Такие боли называются стенокардическими. Они могут возникать при физической нагрузке, низкой температуре, стрессе. Стенокардия появляется в тех случаях, когда кровоток не может удовлетворить потребности сердечной мышцы в кислороде. Стенокардию, или грудную жабу, врач может распознать уже при первом обращении больного. Хуже дела обстоят с диагностированием отклонений. Для правильного диагноза необходимы наблюдение за течением стенокардии, анализ расспросов и обследований больного. Требуется дополнительное исследование - суточное мониторирование ЭКГ (запись ЭКГ в течение суток).
Различают стенокардию покоя и стенокардию напряжения. Стенокардия покоя не связана с физическими усилиями, нередко возникает по ночам, имеет общие черты с тяжелым приступом стенокардии, часто сопровождается ощущением нехватки воздуха. Стенокардия бывает стабильная, когда приступы возникают с более-менее определенной частотой и провоцируются нагрузкой приблизительно одинаковой степени, а также нестабильная, при которой приступ возникает впервые или же изменяется характер приступов: они возникают неожиданно и продолжаются дольше, появляются признаки, нетипичные для предыдущих приступов (прогрессирующая стенокардия). Нестабильная стенокардия опасна тем, что может привести к развитию инфаркта миокарда (ИМ). Больные с таким типом стенокардии подлежат госпитализации.
Не нужно забывать о том, что приступ стенокардии может быть предвестником ишемической болезни сердца (ИБС) и инфаркта миокарда. В связи с этим при появлении первых симптомов грудной жабы больному необходимо в ближайшее время провести электрокардиографическое обследование, а затем осуществлять врачебное наблюдение за дальнейшим развитием стенокардии. Считается, что таким больным необходима госпитализация для постановки точного диагноза, а также для проведения мониторинга протекания заболевания. Для выявления отклонений в работе сердца высокий результат дает использование кардиовизора. Услуги, предоставляемые проектом сайт, помогают людям самостоятельно контролировать динамику изменений в работе сердца и своевременно обращаться к врачу даже в тех случаях, когда нет видимых проявлений болезни.
Сильная продолжительная боль за грудиной, отдающая в левую руку, шею и спину характерна для развивающегося инфаркта миокарда. Одной из самых частых причин инфаркта миокарда является атеросклероз коронарных сосудов. Боли при ИМ часто носят интенсивный характер и бывают такими сильными, что человек может потерять сознание и у него может наступить шок: резко упасть давление, появиться бледность, выступить холодный пот.
Сильная боль в груди, при этом отдающая в затылок, спину, иногда в паховую область, говорит об аневризме, или расслоении аорты.
Тупая боль в области сердца, то усиливающаяся, то ослабевающая без распространения на другие области тела, на фоне повышающейся температуры свидетельствует о развитии перикардита (воспаления сердечной сумки - перикарда).
Иногда боль может возникнуть в области живота, что свидетельствует о заболеваниях сосудов органов брюшной полости.
При тромбоэмболии легочной артерии (ТЭЛА) симптомы будут зависеть от местоположения и размера тромба. Человек будет чувствовать боль в груди, отдающую в плечо, руку, шею и челюсть. Частым спутником тромбоэмболии является одышка. Может появляться кашель и даже кровохарканье. Больной чувствует слабость, частое сердцебиение.
Тупая и короткая колющая боль в области сердца, которая возникает независимо от движений и физических усилий, без нарушений дыхания и сердцебиения характерна для больных с неврозом сердца (нейроциркуляторной дистопией по кардиальному типу).
Невроз сердца — это довольно частое заболевание сердечно-сосудистой системы. Связано это с напряженным ритмом нашей жизни и частыми стрессовыми ситуациями. Как правило, это заболевание возникает после нервных перегрузок. Сердечные боли могут проявляться довольно продолжительное время - от нескольких часов до нескольких дней. При данной патологии болевые ощущения не связаны с физическими перегрузками, что отличает их от болей при стенокардии. Боль исчезает после того, как человек успокаивается и забывает о перенесенном им волнении. Запущенные случаи неврастении могут вести к возникновению стенокардии.
При неврозе сердца, кроме сердечно-сосудистых нарушений, у больных также имеются функциональные расстройства нервной системы - рассеянность, повышенная утомляемость, плохой сон, беспокойство, тремор конечностей.
Острая боль в груди может свидетельствовать не только о заболеваниях, связанных с нарушением работы сердечно-сосудистой системы, но и являться следствием других заболеваний. К ним относятся:
Межреберная невралгия, которая характеризуется острой, приступообразной, стреляющей болью по ходу межреберных промежутков (там, где проходит нерв нерва). Болевые точки располагаются у места выхода нервов (справа и слева от позвоночника). При межреберной невралгии возможно нарушение чувствительности кожи в межреберной области.
Опоясывающий лишай, появление которого (начало заболевания) сопровождается болью, аналогичной межреберной невралгии, но часто более интенсивной. В зоне возникшей боли (в области межреберий) возникают так называемые герпетические пузырьки. Заболевание сопровождается повышением температуры.
Спонтанный пневмоторакс, для которого характерно внезапное появление боли в груди, причем боли, сопровождающейся выраженной одышкой. Это заболевание характерно для лиц, страдающих хроническими заболеваниями органов дыхания (хроническим бронхитом, эмфиземой легких и др.). Иногда может возникать у людей, не страдающих перечисленными заболеваниями, при тяжелых физических нагрузках, сильном резком выдохе.
Кардиоспазм (спазм пищевода), для которого, кроме болевых ощущений за грудиной, характерно нарушение глотания и отрыжка.
Шейный и грудной радикулит, сопровождающийся сильной болью, связанной с движением (поворотами, наклонами туловища, шеи).
Очень часто по описанию человеком именно болевых ощущений врач может сделать вывод о происхождении заболевания. Незаменимым помощником при этом может стать кардиовизор, который позволяет определить, связана патология с работой сердечно-сосудистой системы или нет.
Сильное сердцебиение и ощущение перебоев в работе сердца
Сильное сердцебиение не всегда означает развитие какой-то патологии, так как оно может возникать при усиленной физической нагрузке или в результате эмоционального возбуждения человека, и даже после употребления большого количества пищи.
При болезнях сердечно-сосудистой системы сильное сердцебиение часто проявляется на ранних стадиях заболевания. Ощущение сбоев в работе сердца возникает при нарушении сердечного ритма. При этом человеку кажется, что сердце то чуть ли не «выскакивает» из груди, то замирает на определенный промежуток времени.
Такие симптомы сердечно-сосудистых заболеваний характерны для тахикардии, которая сопровождается сердцебиением с отчетливым началом и окончанием, продолжительность которого может быть от нескольких секунд до нескольких дней. Наджелудочковые тахикардии сопровождаются потливостью, усилением перистальтики кишечника, обильным мочеиспусканием в конце приступа, незначительным повышением температуры тела. Продолжительные приступы могут сопровождаться слабостью, неприятными ощущениями в области сердца, обмороками. Если имеются заболевания сердца, то и стенокардией, сердечной недостаточностью. Желудочковая тахикардия наблюдается реже и чаще всего связана с заболеванием сердца. Она приводит к нарушению кровоснабжения органов, а также к сердечной недостаточности. Желудочковая тахикардия может быть предшественницей мерцания желудочков.
При блокаде сердца может наблюдаться неритмичное сокращение, в частности, «выпадение» отдельных импульсов или существенное замедление сердечного ритма. Эти симптомы могут сочетаться с головокружением или обмороками вследствие снижения сердечного выброса.
Одышка
При болезнях сердца одышка может проявляться уже на ранних стадиях. Этот симптом возникает при сердечной недостаточности: сердце не работает на полную мощность и не перекачивает необходимого количества крови по кровеносным сосудам. Чаще всего сердечная недостаточность развивается в результате атеросклероза (отложения в сосудах атеросклеротических бляшек). В случае легкой формы заболевания одышка беспокоит при интенсивной физической нагрузке. В тяжелых случаях одышка возникает и в состоянии покоя.
Появление одышки может быть связано с застоем крови в малом круге кровообращения, расстройством мозгового кровообращения.
Иногда сердечную одышку трудно отличить от одышки, сопровождающей заболевания легких. Как сердечная, так и легочная одышка может усиливаться в ночное время, когда человек ложиться спать.
При сердечной недостаточности возможна задержка жидкости в тканях организма в результате замедления кровотока, что может послужить причиной появления отека легких и угрожать жизни больного.
Выраженное ожирение, увеличивающее вес грудной стенки, значительно усиливает нагрузку на мышцы, участвующие в процессе дыхания. Данная патология ведет к одышке, которая коррелирует с физической нагрузкой. Так как ожирение является фактором риска для развития ИБС и способствует образованию тромбов в венах ног с последующей тромбоэмболией легочной артерии, связать одышку только с ожирением можно только в том случае, если будут исключены эти заболевания.
Не последнюю роль при поиске причин одышки играет в современном мире детренированность. Одышку испытывают не только больные, но и здоровые люди, которые ведут малоактивный образ жизни. При тяжелой физической нагрузке даже нормально функционирующий левый желудочек у таких людей не может успевать перекачивать в аорту всю поступающую к нему кровь, что в конечном счете ведет к застою в малом круге кровообращения и одышке.
Одним из симптомов невротических состояний является психогенная одышка, которую несложно отличить от сердечной одышки. Люди, больные неврозом сердца, испытывают трудности при дыхании: им все время не хватает воздуха, и поэтому они вынуждены периодически делать глубокие вдохи. Для таких больных характерно поверхностное дыхание, головокружение и общая слабость. Такие расстройства дыхания имеют чисто неврогенный характер и никак не связаны с одышкой, характерной для сердечных или легочных заболеваний.
При постановке диагноза врач легко может отличить психогенную одышку от сердечной. Однако часто возникают трудности при дифференциальном диагнозе психогенной одышки, отличающейся от одышки, характерной для тромбоэмболии легочной артерии. Важно не пропустить опухоль средостения и первичную легочную гипертензию. В данном случае диагноз ставится методом исключения после досконального обследования больного.
Для точного определения природы неприятных ощущений в грудной клетке, а также одышки прибегают к помощи велоэргометрии, или холтеровского мониторирования ЭКГ. Высокой степени эффективности выявления патологий в работе сердца можно достичь с помощью компьютерной системы скрининг-анализа дисперсионных изменений ЭКГ-сигнала, которую предлагает проект сайт.
Отеки
Основная причина появления отеков - повышение давления в венозных капиллярах. Этому способствуют такие причины, как нарушение работы почек и повышение проницаемости стенок сосудов. Если отекают в основном лодыжки ног, это может свидетельствовать о сердечной недостаточности.
Сердечные отеки будут отличаться у ходячих и лежачих пациентов, так как они связаны с движением интерстициальной жидкости под действием силы тяжести. Для ходячих пациентов характерен отек голени, который увеличивается к вечеру и спадает к утру, после сна. При дальнейшем накоплении жидкости она распространяется вверх, и у больных наблюдается отечность в области бедер, затем поясницы и брюшной стенки. В тяжелых случаях отек распространяется на подкожную клетчатку грудной стенки, рук и лица.
У лежачих больных избыточная жидкость обычно вначале скапливается на пояснице и в области крестца. Поэтому больных с подозрением на сердечную недостаточность необходимо переворачивать на живот.
Двусторонний симметричный отек ног, как правило появляющийся после длительного пребывания «на ногах», сопровождающийся одышкой, учащенным пульсом и хрипами в легких, может быть следствием острой или хронической сердечной недостаточности. Такие отеки, как правило, распространяются снизу вверх и усиливаются к концу дня. Ассиметричный отек ног встречается при флеботромбозе — самой частой причины тромбоэмболии легочной артерии, которая может привести к перегрузке в работе правого желудочка.
Определить у себя отек ног можно несколькими способами. Во-первых, после снятия одежды в местах пережатия, например, резинками носков остаются ямки, которые сразу не проходят. Во-вторых, в течение 30 секунд после нажатия пальцем на переднюю поверхность голени в месте наиболее близкого расположения кости к поверхности кожи даже при небольших отеках остается «ямка», которая не проходит очень долго. Для точного определения причины отека необходимо посетить терапевта. Он сможет определить, к какому специалисту нужно обратиться в первую очередь.
Нарушение цвета кожных покровов (бледность, синюшность)
Бледность чаще всего наблюдается при малокровии, спазме сосудов, тяжелом ревмокардите (воспалительном поражении сердца при ревматизме), недостаточности клапанов аорты.
Синюшность (цианоз) губ, щек, носа, мочек ушей и конечностей наблюдается при тяжелых степенях легочно-сердечной недостаточности.
Головные боли и головокружение
Эти симптомы очень часто сопровождают заболевания, связанные с нарушениями в работе сердца и сосудов. Основной причиной такого ответа организма является то, что в мозг не поступает необходимого количества крови, а следовательно, не происходит достаточного кровоснабжения мозга кислородом. Кроме того, идет отравление клеток продуктами распада, которые своевременно не забираются кровью из головного мозга.
Головная боль, особенно пульсирующая, может свидетельствовать о повышении артериального давления. Однако в других случаях может протекать и бессимптомно. Повышение давления необходимо лечить, так как оно может привести к инфаркту миокарда, а иногда и к апоплексическому удару.
Воспалительные процессы (миокардиты, перикардиты, эндокардиты) и инфаркт миокарда сопровождаются повышением температуры, иногда лихорадкой.
О появлении проблем в работе сердца могут также свидетельствовать плохой сон, липкий пот, беспокойство, тошнота и неприятные ощущения в груди при лежании на левом боку, а также ощущение слабости и повышенной утомляемости организма.
При возникновении первых подозрений на существование проблем, связанных с работой сердца, не следует ждать, когда появятся видимые симптомы, так как очень многие заболевания сердечно-сосудистой системы как раз и начинаются с появления у человека ощущения, что в организме «что-то не так».
Каждый должен помнить о необходимости раннего диагностирования, ведь ни для кого не секрет, что чем раньше будет выявлено заболевание, тем легче и с наименьшим риском для жизни пациента пройдет лечение.
Одним из самых эффективных средств раннего обнаружения сердечно-сосудистых заболеваний является использование кардиовизора, так как при обработке данных ЭКГ применяется новый запатентованный метод анализа микроальтераций (микроскопических дрожаний) ЭКГ-сигнала, позволяющий выявить отклонения от нормы в работе сердца уже на ранних стадиях болезни.
Общеизвестно, что часто заболевание развивается, можно сказать, совсем незаметно для больного и выявляется только при обследовании кардиологом. Этот факт свидетельствует о необходимости профилактических визитов к кардиологу хотя бы один раз в год. При этом обязательно исследование результатов ЭКГ. Если же врач-кардиолог при осмотре больного будет иметь возможность проанализировать результаты электрокардиограммы, сделанной сразу при возникновении симптомов сердечно-сосудистых заболеваний , то вероятность постановки верного диагноза, а следовательно, и проведения правильного лечения увеличится в разы.
Ростислав Жадейко , специально для проекта .
К списку публикаций
Количество людей с заболеваниями сердца и сосудов стремительно увеличивается с каждым годом, многие из них «молодеют». При этом у большинства таких заболеваний нет никаких заметных симптомов на начальных стадиях, поэтому зачастую на них обращают внимание только тогда, когда они становятся хроническими или приводят к другим, более серьезным патологиям.
Большинство из болезней сердца и сосудов обратимо, если вовремя обратить внимание на свое состояние и образ жизни. Зачастую данные заболевания и их развитие зависят исключительно от человека, наследственный фактор и сопутствующие болезни влияют не так сильно.
Болезни сердца
Болезни сердца все чаще становятся причиной летального исхода или появления тяжелейших осложнений. Помимо врожденных заболеваний, часто встречаются те, которые развиваются в качестве осложнений при других болезнях или из-за неправильного образа жизни.
Одно из наиболее часто встречающихся заболеваний – тахикардия, учащенное сердцебиение. Его диагностируют все чаще, виной тому чрезмерно быстрый темп современной жизни, способствующий стрессам, неправильному питанию, вредным привычкам, некомфортному для человека режиму работы и отдыха.
Причины
Некоторые из болезней являются врожденными, например, порок сердца, также свою роль играет неблагоприятная наследственность. Однако есть и другие, зачастую более существенные факторы развития заболеваний сердца.

- Вирусные или бактериальные инфекции. Ведут к различным воспалительным болезням сердечной мышцы: эндокардиту, периокардиту, миокардиту, которые могут привести к необратимым повреждениям в сердце.
- Частые стрессы. Постоянное напряжение и негативные эмоции также плохо сказываются на работе сердечной мышцы, они часто приводят к тахикардии и другим нарушениям ритма.
- Неправильное питание, избыток холестерина. Способствуют развитию атеросклероза.
- Злоупотребление алкоголем, табаком, кофе и другими тонизирующими веществами и напитками.
- Недостаток физической активности, нерациональные и неподходящие по состоянию здоровья физические нагрузки.
Важно! На большинство факторов развития сердечных заболеваний можно повлиять, если вовремя позаботиться о своем здоровье и образе жизни.
Симптомы
Симптомы всех сердечных заболеваний схожи, основная проблема заключается в том, что зачастую их списывают на усталость или общее недомогание, даже не подозревая, что они говорят о серьезных проблемах. Если присутствуют хотя бы некоторые из них, это повод обратиться к специалисту – терапевту или кардиологу.
- Появление одышки после любой физической нагрузки, даже слабой. Иногда одышка может возникать даже при спокойствии.
- Появление сильной слабости, временами или постоянно.
- Сухой кашель, обычно в ночное время суток.
- Боль и дискомфорт в области сердце, может отдавать в спину или в область печени.
- Слишком частый или редкий пульс, изменяться он может без видимых причин.
- Отеки ног, появляющиеся к вечеру.
- Затруднения дыхания, особенно по ночам.
Важно! Данные симптомы должны стать поводом обратиться к врачу.
С развитием сердечного заболевания симптомы становятся все интенсивнее, добавляются новые. Важно вовремя заметить их присутствие и обратиться к специалисту, он поможет поставить верный диагноз и назначить лечение. Терапия сердечных заболеваний редко бывает простой, обычно приходится почти полностью менять свой образ жизни, чтобы не допустить рецидива или не получить более серьезную патологию.
Некоторые заболевания сердечнососудистой системы приводят к инсульту, острому нарушению кровообращения в мозге, вызванному закупоркой сосуда тромбом или бляшкой. Инсульт также иногда причисляют к болезням сердца и сосудов, однако это проблема рассматривается неврологами, хотя и возникает по причине нарушений в работе сердечнососудистой системы.
Если на проблему не обращать должного внимания, это может привести к инфаркту и другим опасным для жизни и здоровья последствиям. К болезням сердца всегда нужно относиться с должной серьезностью. Лица с сердечной недостаточностью всегда должны быть под контролем специалиста, поскольку заболевание может обостриться без надлежащего лечения.
Отдельно стоит упомянуть болезни сосудов. Чаще всего встречается атеросклероз, при котором внутри сосудов образуются бляшки из-за повышенного содержания холестерина, варикозное расширение вен и тромбофлебит, когда возникает воспаление и тромбоз вены.

Атеросклероз
Атеросклероз – хроническое заболевание, при котором уменьшается просвет сосуда, а значит, затрудняется нормальная циркуляция крови. Чаще всего это заболевание встречается у пожилых людей, хотя специалисты отмечают, что в последнее время оно немного «молодеет».
Основные причины атеросклероза – неправильное питание, частые стрессы, заболевания желудочнокишечного тракта. Чаще всего заболевают мужчины старше 35 лет, особенно подверженные частым волнениям.
Атеросклероз долгое время не проявляет себя, лишь потом появляется одышка, постоянная слабость, потеря трудоспособности. Поэтому чтобы выявить данную проблему на ранней стадии, не следует пренебрегать профилактическими осмотрами у кардиолога, особенно после 35-40 лет. После выявления заболевания, вероятно, придется полностью поменять образ жизни.

Важно! Атеросклероз может привести к инсульту.
Варикоз
При варикозе происходит расширение и удлинение вен нижних конечностей, что вызывает появление сосудистых «звездочек» и «узелков» на ногах. Многие считают, что варикоз – лишь косметический дефект, однако это мнение ошибочно. Варикозное расширение вен — полноценное, требующее внимания заболевания.
Основные причины возникновения варикоза – избыточная масса тела и деятельность, при которой требуется много стоять. Чаще варикоз возникает у женщин, также свою роль может сыграть наследственность.
Варикозное расширение поначалу проявляет себя отеками ног, только потом начинают образовываться «звездочки», вздутия вен. Также нередко присутствуют мышечные судороги в ногах. Если варикоз запустить, на местах выпячивания сосудов может появиться экзема и незаживающие язвочки.
На данный момент существует множество эффективных методов, позволяющих избавиться от варикоза навсегда или заметно облегчить его течение. Это заболевание нельзя игнорировать.

Тромбофлебит
При тромбофлебите вена оказывается закупорена тромбом и воспалена. Чаще всего это заболевание поражает вены нижних конечностей, однако бывают также тромбозы вен шеи, рук и грудной клетки.
К основным причинам тромбофлебита относят различные механические травмы сосуда, осложнения варикозного расширения, другие воспалительные болезни и инфекции. Также существует наследственная предрасположенность.
При тромбофлебите возникают отеки, покраснения и уплотнения на коже в местах возникновения тромба, потемнение на коже, на месте которого может образоваться трофическая язва и резкие боли. При появлении таких симптомов, следует как можно быстрее обратиться к врачу.
Заболевания сердца и сосудов являются довольно серьезными и требующими внимания во всех случаях. С ними невозможно справиться без помощи специалиста, если их запустить, это может привести к крайне тяжелым последствиям.
Мужчины страдают сердечными заболеваниями чаще женщин, но в последнее время наблюдается резкое возрастание смертности от заболеваний сердца среди женского населения. Чтобы правильно и своевременно оказать...


Беременность хоть и является счастливым периодом жизни каждой женщины, нередко вызывает массу проблем со здоровьем будущей мамочки. Одна из распространенных патологий в период вынашивания ребенка...


Не всегда ноющая боль в области сердца свидетельствует о патологиях сердечно-сосудистой системы. Иногда дискомфортные ощущения в грудине могут указывать на заболевания совсем иного характера. Постоянная...


Тромбофлебит серьезное заболевание, поражающее людей всех социальных слоев, разной возрастной категории, мужчин и женщин. Заболевание патологического характера напрямую связано с воспалением стенок крупных вен и...
Основные заболевания сердечно-сосудистой системы – очень кратко.
Аритмии сердца
Аритмии – состояния, при которых нарушается частота, ритмичность и последовательность сердечных сокращений. Возникают эти симптомы при различных врожденных аномалиях, приобретенных заболеваниях сердечно – сосудистой системы, а также под влиянием вегетативных, гормональных или электролитных нарушений, в результате побочного действия лекарств.
Сердцебиение, периодическое «замирание», общая слабость и обмороки – частые спутники аритмии. Диагноз уточняется при ЭКГ, в том числе под нагрузкой, суточном мониторировании. Необходимо воздействовать на причину, вызвавшую нарушение ритма. Применяются седативные, антиаритмические средства, электростимуляция.
Блокады сердца
Заболевания сердечно-сосудистой системы, при которых наблюдается замедление или прекращение проведения импульсов по проводящей системе сердечной мышцы, называются блокадами. Причины – миокардиты, кардиосклероз, инфаркт миокарда, токсическое действие сердечных гликозидов, анаприлина, верапамила. Различают неполную блокаду, когда часть импульсов проходит по проводящей системе, и полную, при которой импульсы не проводятся вообще. Проявляются заболевания выпадением пульса, его урежением, обмороками. Лечение направлено на устранение факторов, приведших к блокаде. Для учащения пульса временно применяется атропин, алупент, эуфиллин. При полных поперечных блокадах показана установка искусственного водителя ритма (кардиостимулятора).
Атеросклероз
Заболевание, при котором происходит жировое пропитывание внутренней оболочки артерий, разрастание в стенках сосудов соединительной ткани. В результате атеросклеротического процесса нарушается кровоснабжение органов и тканей, усиливается тромбообразование. Ускоряют развитие заболевания артериальная гипертензия, избыточный вес, нарушенный обмен жиров и жирных кислот, сахарный диабет, гиподинамия, стрессы. Клиника зависит от места поражения (инсульт, стенокардия и инфаркт миокарда, аневризма брюшной аорты, перемежающаяся хромота). Лечение направлено на снижение уровня липидов крови, нормализацию режима питания и физической активности. Иногда необходимо хирургическое вмешательство.
Болезнь Рейно
Заболевание сердечно-сосудистой системы, основным проявлением которого является периодически возникающее нарушение артериального кровообращения в кистях и стопах. Провоцирующий фактор – воздействие холода, волнение. Часто синдром Рейно сопровождает такие заболевания, как склеродермия, шейный остеохондроз, ганглионит, гипертиреоз. Основные симптомы – снижение чувствительности пальцев с онемением, покалыванием. Во время приступа пальцы синюшные, холодные, после его окончания – горячие и отечные. Изменяется питание кожи пальцев – появляется сухость, шелушение, гнойнички. Лечение направлено на улучшение местного кровообращения.
Нейроциркуляторная дистония
Нейроциркуляторная дистония (НЦД, нейроциркуляторная астения, вегетососудистая дистония) – заболевание функциональной природы, при котором нарушена нейроэндокринная регуляция деятельности сердечно – сосудистой системы. Чаще встречается у молодых людей и подростков после перенесенных заболеваний, интоксикаций, переутомления. Проявляется слабостью, быстрой утомляемостью, раздражительностью, головной болью и неприятными ощущениями в области сердца, аритмиями, периодическими изменениями артериального давления. В лечении важно нормализовать образ жизни, обеспечить достаточную физическую активность. В период обострения применяются лекарственные средства (седативные, природные стимуляторы), физиотерапия, массаж, .
Врожденные пороки сердца
Заболевания сердечно-сосудистой системы, при которых отмечаются различные аномалии сердца и близлежащих сосудов, возникающие во время внутриутробного развития под влиянием инфекций, травм, лучевых воздействий, гормональных расстройств, приема медикаментов, при недостатке витаминов в пище. Врожденные пороки сердца могут быть «синими» (с цианозом) и «бледными» (без первичного цианоза). Часто встречаются дефекты межжелудочковой и межпредсердной перегородки, сужения легочной артерии, аорты, незаращение артериального протока. Проявляются эти заболевания одышкой, цианозом при физической нагрузке и даже в покое, сердцебиением, общей слабостью. Лечение хирургическое.
Артериальная гипертензия
Стойкое повышение артериального давления выше уровня 140/90 мм рт. ст. Артериальная гипертензия (гипертоническая болезнь, гипертония) встречается у 30% населения Земли и может быть первичной (эссенциальной) и вторичной (вследствие эндокринных заболеваний, болезней почек, врожденной патологии сосудов). Гипертония способствует возникновению и осложняет течение многих заболеваний сердца и головного мозга, почек. Головные боли, головокружение, боли в сердце, носовые кровотечения, снижение памяти, работоспособности – все это проявления гипертонической болезни. Инфаркты, инсульты, почечная недостаточность, внезапная смерть – вот к чему приводит артериальная гипертензия без лечения. Контролировать давление можно в начальной стадии и без лекарств с помощью , правильного питания, физкультуры, а вот стойкая гипертензия требует постоянного пожизненного приема медикаментов.
Артериальная гипотензия
Артериальная гипотензия (гипотоническая болезнь, гипотония) – стойкое снижение артериального давления до 90/60 мм рт. ст. и ниже вследствие нарушения функции нервной системы и механизмов, регулирующих тонус сосудов. Приводят к заболеванию психотравмирующие состояния, хронические инфекции и интоксикации. Проявляется гипотония вялостью, снижением работоспособности, мигренозной головной болью, головокружением, обмороками. Необходимо исключить заболевания, сопровождающиеся вторичной артериальной гипотензией. В лечении важен правильный режим, физическая активность. Применяются средства, стимулирующие функцию ЦНС и сердечно- сосудистой системы (медикаменты, прием растительных препаратов, определенных пищевых продуктов, ЛФК)
Ишемическая болезнь сердца
Хроническое заболевание, обусловленное недостаточностью коронарного кровообращения вследствие атеросклероза. Может проявляться стенокардией (приступами болей в сердце при физической нагрузке, прекращающимися при приеме нитроглицерина), инфарктом миокарда (омертвением участка сердечной мышцы с сильной загрудинной болью, не проходящей от приема нитроглицерина и приводящей к тяжелым осложнениям), атеросклеротическим кардиосклерозом (замещением миокарда соединительной тканью с нарушением функции сердечной мышцы). Лечение медикаментозное и хирургическое. В начальных стадиях ИБС очень важна регулярная умеренная физическая активность, ЛФК.
Кардиомиопатии
Заболевания сердечно-сосудистой системы с первичным поражением сердечной мышцы неизвестной природы, без связи с воспалением, дефектами клапанов, ИБС, АГ. Кардиомиопатия может быть гипертрофическая, застойная и рестриктивная. Проявляется заболевание увеличением размеров сердца, сердечной недостаточностью, аритмиями. Прогноз без лечения неблагоприятный. Используется ограничение физических нагрузок, применение нитратов, мочегонных. Радикально помочь может только пересадка сердца.
Миокардит
Воспалительное заболевание сердечной мышцы, возникающее под влиянием различных бактериальных и вирусных факторов, аллергических реакций и других причин. Проявляется недомоганием, болями в сердце, нарушением ритма. Осложнения – сердечная недостаточность, тромбоэмболии. Лечение – покой, прием нестероидных противовоспалительных средств, гормональных препаратов, борьба с осложнениями.
Перикардит
Воспалительное заболевание наружной оболочки сердца (перикарда). Возникает вследствие инфекционных факторов, ревматизма, ревматоидного артрита, системной красной волчанки, инфаркта миокарда, уремии. Перикардит может быть сухим (слипчивым) и выпотным (экссудативным). Проявляется недомоганием, болями в сердце, одышкой, общей слабостью, отеками, увеличением печени. Лечение – противовоспалительные средства, гормональные препараты, мочегонные, иногда – хирургическое вмешательство.
Приобретенные пороки сердца
Заболевания сердечно-сосудистой системы, при которых поражаются клапаны сердца с развитием недостаточности, стеноза или сочетанного порока. Возникают дефекты чаще вследствие ревматизма, реже – атеросклероза, сепсиса, сифилиса, травмы. Работа сердца затрудняется из-за препятствий току крови, создаваемых поврежденными створками клапанов. Поражается чаще митральный и аортальный клапаны. Осложнения – сердечная недостаточность, нарушения ритма, тромбоэмболии. Лечение консервативное и хирургическое.
Ревматизм, ревмокардит
Характеризуется развитием системного воспалительного процесса с преимущественным поражением сердца и сосудов. Пусковым фактором ревматического заболевания является . Начинается болезнь обычно после перенесенной ангины. Поражается сердце с развитием миокардита (реже – эндокардита), а также крупные суставы. Лечение – постельный режим, антибиотики, противовоспалительные средства, гормоны. Очень важна профилактика повторных ревматических атак.
Сердечная недостаточность
Состояние, при котором нарушается работа сердца по обеспечению необходимого кровообращения в организме. Развивается вследствие различных заболеваний, затрудняющих работу сердечной мышцы (миокардитов, ишемической болезни сердца, артериальной гипертензии, кардиомиопатии). Сердечная недостаточность может быть острой и хронической. Проявления зависят от преимущественного поражения правых или левых отделов сердца. При левожелудочковой недостаточности – это одышка, приступы удушья, головокружение, обмороки, стенокардия. При правожелудочковой недостаточности – цианоз, отеки, увеличение печени. Лечение – снижение физической активности, диета, мочегонные и сердечные гликозиды.
Эндокардит (endokardit)
Заболевание, при котором воспаляется внутренняя оболочка сердца (эндокард). Происходит это чаще при ревматизме, реже – при сепсисе, грибковых поражениях, диффузных процессах соединительной ткани, интоксикациях. Если говорить об инфекционном эндокардите, то основные возбудители – стрептококк, стафилококк, кишечная палочка. Протекают такие заболевания сердечно-сосудистой системы с ознобом, болями в суставах, поражением клапанов сердца с развитием симптомов, характерных для соответствующих пороков. Осложнения – сердечная недостаточность, пороки сердца, нарушения функции почек. Лечение – применение мощных антибиотиков, иммунопрепаратов, гормонов. Возможно проведение хирургического вмешательства на клапанах.
Дата публикации статьи: 02.03.2017
Дата обновления статьи: 18.12.2018
Из этой статьи вы узнаете: какие бывают болезни сердца (врожденные и приобретенные). Их причины, симптомы и методы лечения (медикаментозные и хирургические).
Сердечно-сосудистые заболевания – одна из основных причин смерти. Российская статистика говорит о том, что около 55 % всех умерших граждан пострадали именно от болезней этой группы.
Поэтому знать признаки кардиологических патологий важно для каждого, чтобы вовремя выявить заболевание и немедленно начать лечение.
Не менее важно и проходить профилактический осмотр у кардиолога не реже раза в 2 года, а с 60 лет – каждый год.
Болезни сердца список имеют обширный, он представлен в содержании. Их намного легче вылечить, если диагностировать на начальной стадии. Некоторые из них лечатся полностью, другие – нет, но в любом случае, если начать терапию на ранней стадии, можно избежать дальнейшего развития патологии, осложнений и уменьшить риск смерти.
Ишемическая болезнь сердца (ИБС)
Это патология, при которой наблюдается недостаточное кровоснабжение миокарда. Причина – атеросклероз или тромбоз коронарных артерий.

Классификация ИБС
Об остром коронарном синдроме стоит поговорить отдельно. Его признак – длительный (более 15 минут) приступ боли в груди. Этот термин не обозначает отдельную болезнь, а используется тогда, когда по симптомам и ЭКГ невозможно отличить инфаркт миокарда от . Пациенту ставят предварительный диагноз «острый коронарный синдром» и незамедлительно начинают тромболитическую терапию, которая нужна при любой острой форме ИБС. Окончательный диагноз ставят после анализа крови на маркеры инфаркта: сердечный тропонин T и сердечный тропонин 1. Если их уровень повышен, у пациента был некроз миокарда.
Симптомы ИБС
Признак стенокардии – приступы жгучей, сдавливающей боли за грудиной. Иногда боль отдает в левую сторону, в различные части тела: лопатку, плечо, руку, шею, челюсть. Реже болевые ощущения локализуются в эпигастрии, поэтому пациенты могут думать, что у них проблемы с желудком, а не с сердцем.
При стабильной стенокардии приступы провоцируются физической активностью. В зависимости от функционального класса стенокардии (далее – ФК), боль может быть вызвана нагрузкой различной интенсивности.
| 1 ФК | Пациент хорошо переносит ежедневные нагрузки, такие как продолжительная ходьба, легкий бег, поднятие по ступенькам и т. д. Приступы боли возникают только во время высокоинтенсивной физической активности: быстрого бега, неоднократного поднятия тяжестей, занятий спортом и т. п. |
|---|---|
| 2 ФК | Приступ может появиться после ходьбы далее чем на 0,5 км (7–8 минут без остановки) или подъема по ступенькам выше чем на 2 этаж. |
| 3 ФК | Физическая активность человека значительно ограничена: спровоцировать приступ может ходьба пешком на 100–500 м или поднятие на 2 этаж. |
| 4 ФК | Приступы провоцирует даже малейшая физическая активность: ходьба менее чем на 100 м (например, передвижение по дому). |

Нестабильная стенокардия отличается от стабильной тем, что приступы становятся более частыми, начинают появляться в состоянии покоя, могут длиться дольше – 10–30 минут.
Кардиосклероз проявляется болями в груди, одышкой, утомляемостью, отеками, нарушениями ритма.
Согласно статистике, около 30 % больных умирают от этой болезни сердца в течение суток, так и не обратившись к врачу. Поэтому внимательно изучите все признаки ИМ, чтобы вовремя вызвать скорую.
Симптомы ИМ
| Форма | Признаки |
|---|---|
| Ангинозная – самая типичная | Давящая, жгучая боль в груди, иногда отдающая в левое плечо, руку, лопатку, левую часть лица.
Боль длится от 15 минут (иногда даже сутки). Не снимается Нитроглицерином. Анальгетики только на время ее ослабляют. Другие симптомы: одышка, аритмии. |
| Астматическая | Развивается приступ сердечной астмы, вызванный острой недостаточностью левого желудочка.
Основные признаки: ощущение удушья, нехватки воздуха, паника. Дополнительные: синюшность слизистых оболочек и кожи, ускоренное сердцебиение. |
| Аритмическая | Высокая ЧСС, пониженное давление, головокружение, возможен обморок. |
| Абдоминальная | Боль вверху живота, которая отдает в лопатки, тошнота, рвота. Часто даже врачи сначала путают с заболеваниями ЖКТ. |
| Цереброваскулярная | Головокружение или обморок, рвота, онемение руки или ноги. По клинической картине такой ИМ похож на ишемический инсульт. |
| Малосимптомная | Интенсивность и продолжительность болей такая же, как и при обычном . Может быть легкая одышка. Отличительный признак боли – не помогает таблетка Нитроглицерина. |
Лечение ИБС
| Стабильная стенокардия | Снятие приступа – Нитроглицерин.
Долгосрочная терапия: Аспирин, бета-адреноблокаторы, статины, ингибиторы АПФ. |
|---|---|
| Нестабильная стенокардия | Неотложная помощь: вызвать скорую при появлении приступа большей интенсивности, чем обычно, а также дать больному таблетку Аспирина и по таблетке Нитроглицерина каждые 5 минут 3 раза.
В больнице пациенту будут давать антагонисты кальция (Верапамил, Дилтиазем) и Аспирин. Последний нужно будет принимать на постоянной основе. |
| Инфаркт миокарда | Неотложная помощь: немедленный вызов врача, 2 таблетки Аспирина, Нитроглицерин под язык (до 3 таблеток с интервалом в 5 минут).
Врачи по приезде сразу же начнут такое лечение: сделают ингаляцию кислорода, введут раствор морфина, если Нитроглицерин не снял боль, введут Гепарин для разжижения крови. Дальнейшее лечение: устранение болей с помощью внутривенного введения Нитроглицерина или наркотических анальгетиков; препятствие дальнейшему некрозу ткани миокарда с помощью тромболитиков, нитратов и бета-адреноблокаторов; постоянный прием Аспирина. Восстанавливают кровообращение в сердце с помощью таких хирургических операций: коронарная ангиопластика, стентирование, . |
| Кардиосклероз | Пациенту выписывают нитраты, сердечные гликозиды, ингибиторы АПФ или бета-адреноблокаторы, Аспирин, диуретики. |

Хроническая сердечная недостаточность
Это состояние сердца, при котором оно неспособно полноценно перекачивать кровь по организму. Причина – болезни сердца и сосудов (врожденные или приобретенные пороки, ИБС, воспаления, атеросклероз, гипертония и т. д.).

В России от ХСН страдает более 5 млн человек.
Стадии ХСН и их симптомы:
- 1 – начальная. Это легкая недостаточность левого желудочка, не приводящая к нарушениям гемодинамики (кровообращения). Симптомы отсутствуют.
- Стадия 2А. Нарушение кровообращения в одном из кругов (чаще – малом), увеличение левого желудочка. Признаки: одышка и сердцебиение при небольшой физической нагрузке, синюшность слизистых оболочек, сухой кашель, отеки ног.
- Стадия 2Б. Нарушена гемодинамика в обоих кругах. Камеры сердца подвергаются гипертрофии или дилатации. Признаки: одышка в покое, ноющие боли в грудной клетке, синий оттенок слизистых и кожи, аритмии, кашель, сердечная астма, отеки конечностей, живота, увеличение печени.
- 3 стадия. Сильные нарушения кровообращения. Необратимые изменения в сердце, легких, сосудах, почках. Усиливаются все признаки, характерные для стадии 2Б, присоединяются симптомы поражения внутренних органов. Лечение уже неэффективно.

Лечение
В первую очередь необходима терапия основного заболевания.
Также проводится симптоматическое медикаментозное лечение. Пациенту назначают:
- Ингибиторы АПФ, бета-адреноблокаторы или антагонисты альдостерона – для снижения АД и профилактики дальнейшего прогрессирования заболевания сердца.
- Диуретики – для устранения отеков.
- Сердечные гликозиды – для лечения аритмий и улучшения работоспособности миокарда.
Пороки клапанов
Есть две типичные разновидности патологий клапанов: стеноз и недостаточность. При стенозе просвет клапана сужен, что затрудняет перекачивание крови. А при недостаточности клапан, наоборот, не закрывается до конца, что приводит к оттоку крови в обратном направлении.

Чаще такие пороки сердечных клапанов – приобретенные. Появляются на фоне хронических заболеваний (например, ИБС), перенесенных воспалений или неправильного образа жизни.
Больше всего подвержены заболеваниям аортальный и митральный клапаны.
Симптомы и лечение самых распространенных болезней клапанов:
| Название | Симптомы | Лечение |
|---|---|---|
| Аортальный стеноз | На начальной стадии протекает без признаков, поэтому очень важно регулярно проходить профилактическое обследование сердца.
На тяжелой стадии появляются приступы стенокардии, обмороки при физических нагрузках, бледность кожи, пониженное систолическое АД. |
Медикаментозное лечение симптомов ( , возникшей из-за пороков клапанов). Протезирование клапанов. |
| Недостаточность аортального клапана | Усиленное сердцебиение, одышка, сердечная астма (приступы удушья), обмороки, пониженное диастолическое АД. | |
| Митральный стеноз | Одышка, увеличение печени, отеки живота и конечностей, иногда – охриплость голоса, редко (в 10 % случаев) – боли в сердце. | |
| Недостаточность митрального клапана | Одышка, сухой кашель, сердечная астма, отеки ног, болевые ощущения в правом подреберье, ноющая боль в сердце. |
Пролапс митрального клапана

Еще одна распространенная патология – . Встречается у 2,4 % населения. Это врожденный порок, при котором створки клапана «западают» в левое предсердие. В 30 % случаев протекает бессимптомно. У остальных 70 % пациентов врачи отмечают одышку, боли в области сердца, сопровождающиеся тошнотой и ощущением «кома» в горле, аритмии, утомляемость, головокружение, частое повышение температуры до 37,2–37,4.
Лечение может не требоваться, если болезнь протекает без признаков. Если порок сопровождается аритмиями или болями в сердце, назначают симптоматическую терапию. При сильном изменении клапана возможна хирургическая его коррекция. Так как с возрастом заболевание прогрессирует, пациентам нужно обследоваться у кардиолога 1–2 раза в год.
Аномалия Эбштейна

Аномалия Эбштейна – это смещение створок трехстворчатого клапана в правый желудочек. Симптомы: одышка, приступообразная тахикардия, обмороки, набухание вен на шее, увеличение правого предсердия и верхней части правого желудочка.
Лечение при бессимптомном течении не проводят. Если признаки выражены, делают хирургическую коррекцию или трансплантацию клапана.
Врожденные пороки сердца
К врожденным аномалиям строения сердца относятся:
- Дефект межпредсердной перегородки – наличие сообщения между правым и левым предсердиями.
- Дефект межжелудочковой перегородки – патологическое сообщение между правым и левым желудочками.
- Комплекс Эйзенменгера – дефект межжелудочковой перегородки, расположенный высоко, аорта смещена вправо и соединяется одновременно с обоими желудочками (декстропозиция аорты).
- Открытый артериальный проток – сообщение между аортой и легочной артерией, присутствующее в норме на эмбриональной стадии развития, не зарослось.
- Тетрада Фалло – сочетание четырех пороков: дефекта межжелудочковой перегородки, декстропозиции аорты, стеноза легочной артерии и гипертрофии правого желудочка.

Врожденные сердечные пороки – признаки и лечение:
| Название | Симптомы | Лечение |
|---|---|---|
| Дефект межпредсердной перегородки | При небольшом дефекте признаки начинают проявляться в среднем возрасте: после 40 лет. Это одышка, слабость, утомляемость. Со временем развивается хроническая сердечная недостаточность со всеми характерными симптомами. Чем больше размеры дефекта, тем раньше начинают проявляться признаки. | Хирургическое закрытие дефекта. Проводится не всегда. Показания: неэффективность медикаментозного лечения ХСН, отставание в физическом развитии у детей и подростков, повышение АД в легочном круге, артериовенозный сброс. Противопоказания: веноартериальный сброс, недостаточность левого желудочка тяжелой степени. |
| Дефект межжелудочковой перегородки | Если дефект менее 1 см в диаметре (или менее половины диаметра устья аорты), характерна только одышка при физических нагрузках средней интенсивности.
Если дефект больше указанных размеров: одышка при небольшой нагрузке или в покое, боли в сердце, кашель. |
Хирургическое закрытие дефекта. |
| Комплекс Эйзенменгера | Клиническая картина: синюшность кожи, одышка, кровохаркание, признаки ХСН. | Медикаментозное: бета-адреноблокаторы, антагонисты эндотелина. Возможна операция по закрытию дефекта перегородки, коррекции отхождения аорты и протезированию аортального клапана, но пациенты часто умирают во время нее. Средняя продолжительность жизни больного – 30 лет. |
| Тетрада Фалло | Синий оттенок слизистых и кожи, отставание в росте и развитии (и физическом, и интеллектуальном), судороги, пониженное АД, симптомы ХСН.
Средняя продолжительность жизни – 12–15 лет. 50 % больных умирают в возрасте до 3 лет. |
Хирургическое лечение показано всем пациентам без исключения.
В раннем детстве проводят операцию по созданию анастомоза между подключичной и легочной артериями, чтобы улучшить кровообращение в легких. В 3–7 лет можно проводить радикальную операцию: одновременную коррекцию всех 4 аномалий. |
| Открытый артериальный проток | Длительное время протекает без клинических признаков. Со временем появляются одышка и сильное сердцебиение, бледность или синий оттенок кожи, пониженное диастолическое АД. | Хирургическое закрытие порока. Показано всем больным, за исключением тех, у которых отмечается сброс крови справа налево. |
Воспалительные болезни
Классификация:
- Эндокардит – поражает внутреннюю оболочку сердца, клапаны.
- Миокардит – мышечную оболочку.
- Перикардит – околосердечную сумку.

Они могут быть вызваны микроорганизмами (бактериями, вирусами, грибком), аутоиммунными процессами (например, при ревматизме) или токсическими веществами.
Также воспаления сердца могут быть осложнениями других заболеваний:
- туберкулеза (эндокардит, перикардит);
- сифилиса (эндокардит);
- гриппа, ангины (миокардит).
Обратите на это внимание и вовремя обращайтесь к врачам при подозрении на грипп или ангину.
Симптомы и лечение воспалений
| Название | Симптомы | Лечение |
|---|---|---|
| Эндокардит | Высокая температура (38,5–39,5), повышенное потоотделение, стремительно развивающиеся пороки клапанов (выявляются при ЭхоКГ), шумы в сердце, увеличенная печень и селезенка, повышенная ломкость сосудов (можно заметить кровоизлияния под ногтями и в глазах), утолщение кончиков пальцев. | Антибактериальная терапия в течение 4–6 недель, трансплантация клапанов. |
| Миокардит | Может протекать в нескольких вариантах: приступы болей в сердце; симптомы сердечной недостаточности; или с экстрасистолией и суправентрикулярными аритмиями. Поставить точный диагноз можно на основе анализа крови на кардиоспецифические ферменты, тропонины, лейкоциты. | Постельный режим, диета (№ 10 с ограничением соли), антибактериальная и противовоспалительная терапия, симптоматическое лечение сердечной недостаточности или аритмий. |
| Перикардит | Боль в груди, одышка, сильное сердцебиение, слабость, кашель без мокроты, тяжесть в правом подреберье. | Нестероидные противовоспалительные препараты, антибиотики, в тяжелых случаях – субтотальная или тотальная перикардэктомия (удаление части или всей околосердечной сумки). |
Нарушения ритма
Причины: неврозы, ожирение, неправильное питание, шейный остеохондроз, вредные привычки, интоксикация лекарствами, алкоголем или наркотическими веществами, ИБС, кардиомиопатии, сердечная недостаточность, синдромы преждевременного возбуждения желудочков. Последние – это сердечные болезни, при которых между предсердиями и желудочками есть дополнительные пути проведения импульса. Об этих аномалиях вы прочитаете в отдельной таблице.
Характеристика нарушений ритма:
| Название | Описание |
|---|---|
| Синусовая тахикардия | Учащенное сердцебиение (90–180 в минуту) при сохранении нормального ритма и нормальной схемы распространения импульса по сердцу. |
| Фибрилляция предсердий (мерцание) | Неконтролируемые, неритмичные и частые (200–700 в минуту) сокращения предсердий. |
| Трепетание предсердий | Ритмичные сокращения предсердий с частотой около 300 в мин. |
| Фибрилляция желудочков | Хаотичные, частые (200–300 в мин.) и неполные сокращения желудочков. Отсутствие полного сокращения провоцирует острую недостаточность кровообращения и обморок. |
| Трепетание желудочков | Ритмичные сокращения желудочков с частотой 120–240 в мин. |
| Пароксизмальная суправентрикулярная (наджелудочковая) тахикардия | Приступы ритмичного учащенного сердцебиения (100–250 в мин.) |
| Экстрасистолия | Спонтанные сокращения вне ритма. |
| Нарушения проводимости (синоатриальная блокада, межпредсердная блокада, атриовентрикулярная блокада, блокада ножек пучка Гиса) | Замедление ритма всего сердца или отдельных камер. |

Синдромы преждевременного возбуждения желудочков:
| WPW-синдром (синдром Вольфа–Паркинсона–Уайта) | CLC-синдром (Клерка–Леви–Кристеско) |
|---|---|
| Признаки: пароксизмальная (приступообразная) суправентрикулярная или желудочковая тахикардия (у 67 % больных). Сопровождается чувством усиленного сердцебиения, головокружением, иногда – обмороком. | Симптомы: склонность к приступам суправентрикулярной тахикардии. Во время них пациент ощущает сильное биение сердца, может кружиться голова. |
| Причина: наличие пучка Кента – аномального проводящего пути между предсердием и желудочком. | Причина: присутствие пучка Джеймса между предсердием и атриовентрикулярным соединением. |
| Оба заболевания врожденные и довольно редкие. | |
Лечение нарушений ритма
Заключается в терапии основного заболевания, коррекции диеты и образа жизни. Также назначают антиаритмические препараты. Радикальное лечение при тяжелых аритмиях – установка дефибриллятора-кардиовертера, который будет «задавать» ритм сердцу и препятствовать фибрилляции желудочков или предсердий. При нарушениях проводимости возможна электрокардиостимуляция.

Лечение синдромов преждевременного возбуждения желудочков может быть симптоматическим (устранение приступов медикаментами) или радикальным (радиочастотная абляция аномального проводящего пути).
Кардиомиопатии
Это заболевания миокарда, которые вызывают сердечную недостаточность, не связанные с воспалительными процессами или патологиями коронарных артерий.
Наиболее распространены гипертрофическая и . Гипертрофическая характеризуется разрастанием стенок левого желудочка и межжелудочковой перегородки, дилатационная – увеличением полости левого, а иногда и правого желудочков. Первая диагностируется у 0,2 % населения. Встречается у спортсменов и может стать причиной внезапной сердечной смерти. Но в этом случае необходимо проводить тщательную дифференциальную диагностику между гипертрофической кардиомиопатией и непатологическим увеличением сердца у спортсменов.



